- 新たな診療取り組み
お知らせ
| 2024.4.21 | 兵庫県初の『頸動脈アプローチによるTAVI』の実施施設に認定されました。 |
|---|---|
| 2024.3.31 | 当院広報誌『あまが咲だより』の2024年3月号に『当院TAVIの2023年の報告』が掲載されました。 |
| 2023.11.6 | 循環器内科部長 当麻医師の記事が神戸新聞朝刊紙面およびデジタル版に掲載されました。 |
| 2023.4.21 | 兵庫県初の『劣化したTAVI弁内に新たなTAVI弁を留置するTAV in TAV』の実施施設に認定されました。 |
| 2022.5.29 | 読売新聞に循環器内科部長の宮本医師と当麻医師の記事が掲載されました。 |
| 2021.10.20 | 循環器内科部長 当麻医師が兵庫県初のSAPIEN3人工弁のプロクターに認定されました |
| 2021.10.20 | 兵庫県初の透析症例に対する大動脈弁狭窄症のカテーテル治療TAVIの実施施設に認定されました。 |
| 2020.1.16 | 兵庫県初の大動脈弁狭窄症のカテーテル治療TAVIの『専門施設』に認定されました。 |
大動脈弁狭窄症とは
心臓は全身に血液を送るポンプですが、4つの部屋からなります。血液は最終的に左心室という部屋から押し出されて全身に流れていきますが、左心室の出口には大動脈弁という弁があり開閉を繰り返しています。この弁が加齢などで硬くなり開きが悪くなる病気を大動脈弁狭窄症といい、進行すると血液を送り出す心臓に大きな負担がかかり、心不全や胸痛、失神を生じ死に至ります。
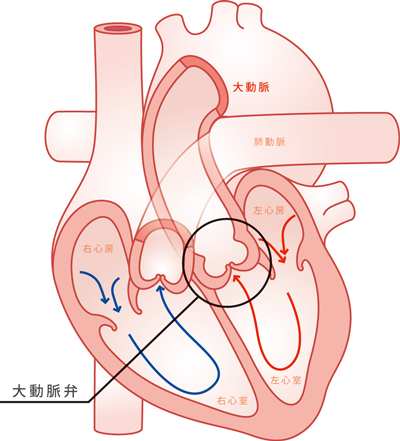
大動脈弁には3つの弁尖と呼ばれる膜組織があり、左心室が収縮して全身に血液を送る際には大きく開きますが、下の図のように病気の進行とともに大動脈弁の開放が制限されていきます。
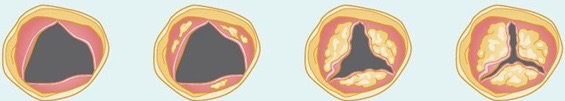
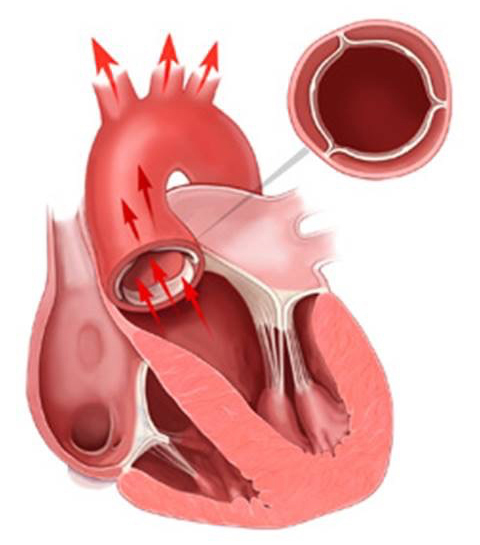
正常な大動脈弁
(開放は良好)
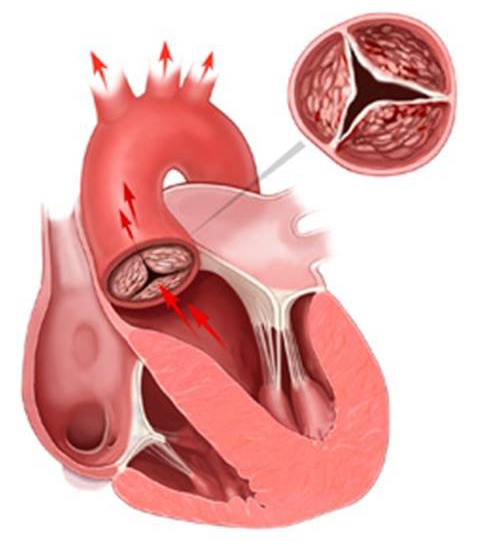
大動脈弁狭窄症
(開放は制限)
大動脈弁狭窄症の治療
病状が軽度の段階では心臓の負担を軽減するような薬物療法である程度のコントロールができますが、狭くなった弁が改善するわけではないので当然ながら薬物療法は根本的な治療ではなく効果に限界があります。病状が重症になると開かなくなった弁を手術で人工弁に入れ替えるしか救命する方法はありません。通常は胸を切開し、人工心肺を用いて心臓を止めた状態で人工弁に交換する大動脈弁置換術という手術が必要です。この方法は確立されており成功率も高いのですが、高齢者や他の重い病気を患った患者さんの場合には危険性が高かったり、手術自体に成功しても弱ってしまって元の生活に戻りにくいことがあります。大動脈弁狭窄症の患者さんは高齢の方が多く、更に高齢であるため他の疾患を患っていることも多いため、手術が必要な患者さんの3割以上が手術不可能とされたり、患者さん自身が手術に踏み切れないでいることが分かっています。我々医療者も、このような患者さんの病状が悪化して亡くなっていくのを見守るしかできず、自分の無力感を感じたことが多々ありました。
TAVI(タビ)について
最近になりカテーテルという医療用のチューブを用いて鼠径部の動脈などから人工弁を運び、心臓を止めずに植え込む新しい手術が登場しました。この方法は経カテーテル的大動脈弁留置術(Transcatheter Aortic Valve Implantation ; TAVI)と呼ばれ、これは経カテーテル的大動脈弁置換術(Transcatheter Aortic Valve Replacement ; TAVR)とも呼ばれますが、どちらも同じ手術を意味しています。従来の手術と比較して体の負担が圧倒的に軽いことが最大の魅力です。そのため今まで高齢や他の病気のために手術をあきらめていた患者さんでも治療できる可能性が高くなります。
この治療ではウシやブタの心膜という心臓を包む繊維組織を加工した人工弁(生体弁)にステントという金属骨格を固定した特殊な生体弁を使用します。この弁を小さく折りたたんだ状態でカテーテルというチューブを用いて運搬し、狭くなった大動脈弁の中で拡張すると、ステント部分のおかげで生体弁は固定されて、新たな大動脈弁として作動します。
現在、本邦では以下の2種類のTAVI用の生体弁が保険認可されており、それぞれの特色があるため患者さんの状態によって使い分けています。
1.バルーン拡張型生体弁
この生体弁はしぼんだバルーンの上に折りたたんだ状態でかぶせてあり、患者さんの大動脈弁の内側でバルーンを拡張することで生体弁を拡張、固定します。
バルーン拡張型生体弁
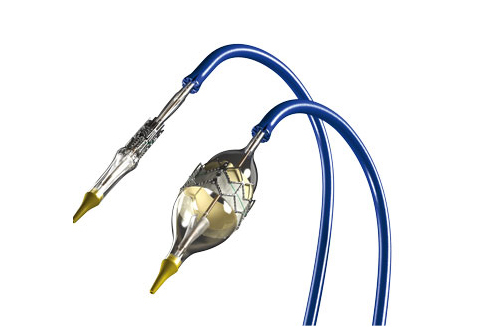
拡張前後の生体弁
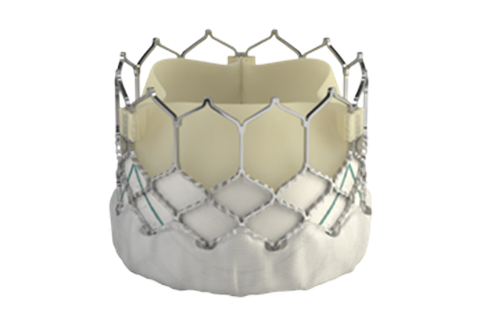
2.自己拡張型生体弁
この生体弁のステントは形状記憶合金からできていて、これを折りたたんでカテーテル内に収納し、患者さんの大動脈弁内で収納カテーテルを引き抜くと、生体弁が元の形状に戻ろうと拡張して、固定されます。
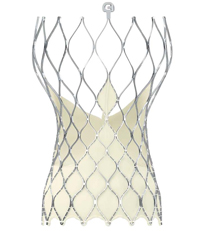
自己拡張型生体弁

収納カテーテルを引き抜くと自己の復元力で拡張していく様子
生体弁の留置に際しては、鼠径部の動脈から挿入して大動脈内を通過させて心臓に到達する“経大腿アプローチ”を第一選択として用いますが、通過する動脈が細いなどの理由で運搬が困難な場合には、左肋骨の間を小さく切開して心臓の先端(心尖部)から挿入する“経心尖アプローチ”を用います。他にも大動脈から挿入する場合や、上肢に血流を送る動脈から挿入することもあります。それぞれに利点と欠点があり、個々の患者さんで最適な通路を決定します。
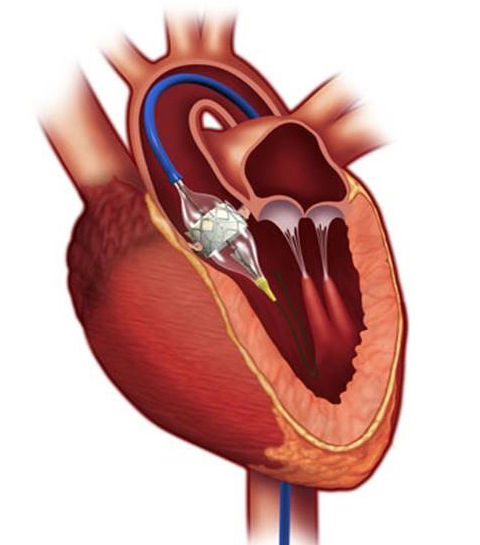
経大腿アプローチ
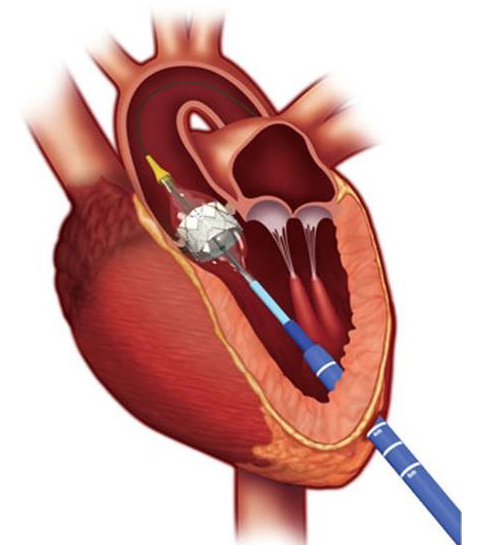
経心尖アプローチ
TAVIの施設認定について
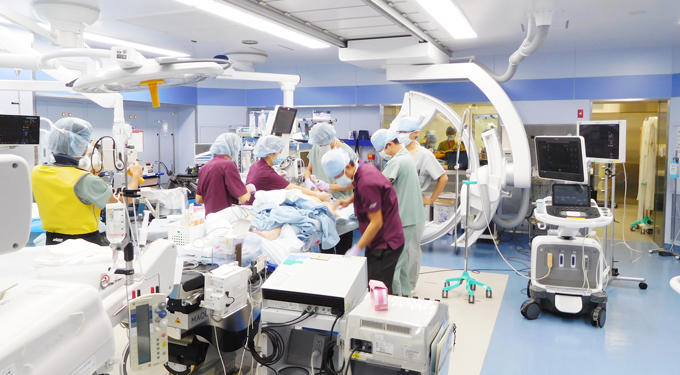
本治療は心臓病に関連する4つの学会からなる協議会が厳しい審査を行い、合格した施設でしか実施できません。それには循環器内科、心臓血管外科、麻酔科を中心としたハートチームの実績が豊富であることと、本治療を実施できる特殊な手術室が必要不可欠です。この手術室はX線透視装置を備えたハイブリッド手術室と呼ばれる手術室で、当院では新病院開院の数年前から本治療の導入を目指してこの手術室の準備しており、十分な面積と最新の先端機器を設置しています。
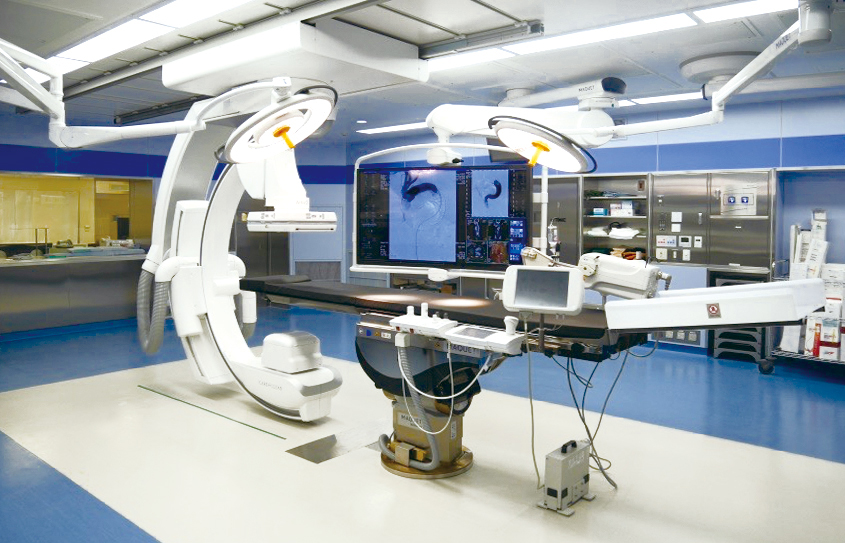
当院のハイブリッド手術室
ここからは兵庫県立尼崎総合医療センターでの大動脈弁狭窄症に対するカテーテル治療であるTAVIについて紹介します。
当院のハートチームについて
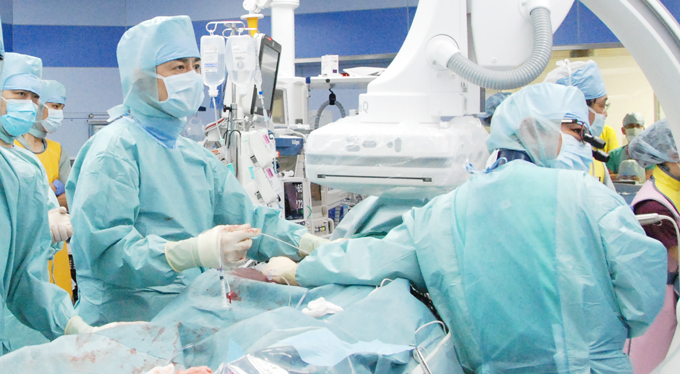
本治療は当院のハートチームが実施しますが、このチームは循環器内科、心臓血管外科、麻酔科、看護部門、放射線部門、臨床工学部門、生理検査部門、心臓リハビリテーション部門などの様々な分野のスペシャリストから構成されており、あらゆる事態にも対応できるようになっております。

ハートチームのメンバー
経大腿アプローチ術者
循環器内科部長
当麻 正直
日本内科学会認定内科医・指導医
日本循環器学会認定循環器専門医
日本心血管インターベンション学会専門医
胸部大動脈ステントグラフト認定指導医
腹部大動脈ステントグラフト認定指導医
経カテーテル的大動脈弁留置術(TAVI)指導医
経心尖アプローチ術者
心臓血管外科部長
大野 暢久
3学会構成心臓血管外科専門医
3学会構成心臓血管外科修練指導医
日本胸部外科学会指導医
日本外科学会専門医

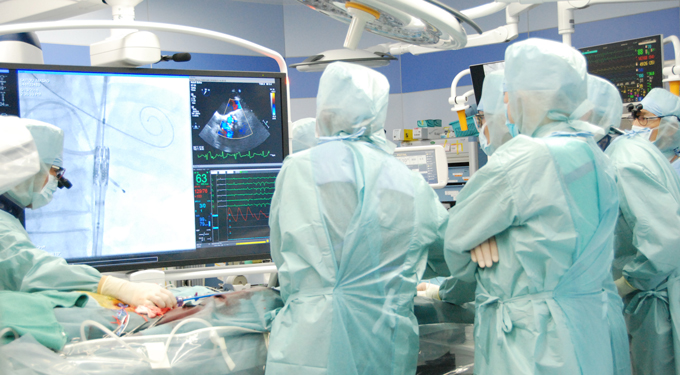
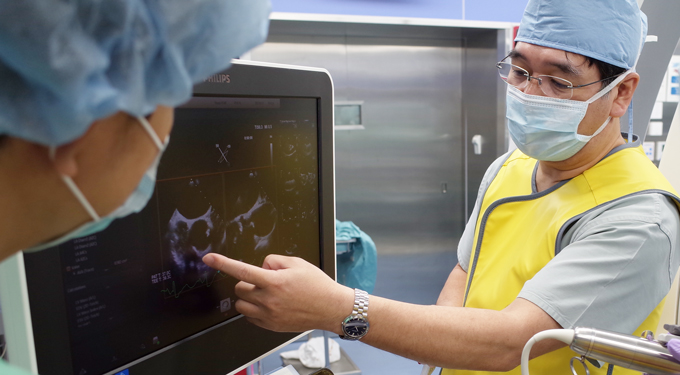
画像評価責任者
循環器内科部長
宮本 忠司
日本内科学会認定内科医・指導医
日本循環器学会認定循環器専門医
日本心エコー図学会SHD心エコー認証医

TAVI担当麻酔科医
左より:岡澤佑樹、村上隆司、前川俊、木山亮介、至田雄介
日本麻酔科学会認定麻酔科専門医(5名)
日本周術期経食道心エコー認定医(5名)
日本心臓血管麻酔学会専門医(4名)
総合病院の強み
本治療の対象となる患者さんは、高齢等により様々な全身の疾病を合併されていることが多いですが、当院は42の診療科から成る総合病院ですので、あらゆる分野の専門医のサポートを受けることが可能です。実際に、術後に心臓以外の問題が生じて、緊急で他科の医師に対応してもらい、救命できた患者さんもおられます。
当院での治療の実際
平成28年5月中旬から平成29年10月初旬の1年5か月の間に60名近い患者さんの治療を行いました。最高年齢92歳を筆頭に高齢者が多く、かつ開胸手術のリスクの高い症例ばかりでしたが、全例で人工弁の留置に成功し大動脈弁を開大できました。本治療では開胸での外科手術と異なり人工弁を縫いつけることができないため、人工弁周囲の隙間から心臓内へ逆流が生じることが最大の問題点とされていますが、当院で実施した症例では逆流の程度は全例で軽度以下であり、中等度以上の逆流が残存した症例はありません。また、後遺症の残るような重篤な合併症や、開胸手術への移行もありませんでした。更に30日死亡率や入院死亡率は0%であり、以上の条件を手術成功と定義すると成功率は100%となり、当然ながらこの成績は全国トップレベルです。
上記の患者さんの中には病状が悪化して他施設で心臓の補助ポンプを装着されたため、当日のうちにドクターカーで迎えに行き、当院に搬送してそのまま緊急で治療して救命に成功した症例もあります。このような緊急症例の治療を行うためには、ある一定以上の実績が必要とされますが、当院は平成28年12月の時点で実績を認められ可能となりました。
また、大動脈弁が二尖弁という特殊な形状であったり、大動脈弁の横にある僧帽弁という弁が人工弁に置換されている症例などは、特殊症例と呼ばれ通常よりも難易度が高く、より高度な技術を必要としますが、これらの特殊症例も上記の患者さんの中に含まれており、無事に成功しております。
「超」低侵襲TAVIの導入~局所麻酔 かつ 一切の切開なし~
経大腿アプローチでは一般的には太いカテーテルを挿入するために鼠径部を切開して外科的に動脈を露出して最後に血管縫合をしますが、当院では侵襲を更に低下させるために鼠径切開はせずに、血管を穿刺してカテーテルを挿入して、最後に経皮的血管縫合装置を用いて止血しています。これにより創部の合併症が少なくなり、術後の痛みもほとんどないため、スムースなリハビリが可能となっています。
さらに麻酔についても一般的には全身麻酔で行われることが多いですが、当院ではほとんどの患者さんで局所麻酔で手術を行っています。鼠径部の局所麻酔に点滴による麻酔を併用することで、患者さんは軽く眠った状態で治療を受けてもらいます。通常の全身麻酔では呼吸が止まるため人工呼吸器を装着する必要がありますが、この麻酔であれば御自身の呼吸を続けてもらえるため人工呼吸器は不要となります。そのため人工呼吸のために口から気管にチューブを挿入する必要がなく、術後に喉の痛みも残りません。また、酸素投与により肺の病気が再燃する恐れのある患者さんには局所麻酔下に「酸素投与なし」でのTAVIを行い、肺の病気の再燃を予防することに成功しました。
切開もなく局所麻酔で実施すると、侵襲が更に軽減され「超」低侵襲な治療が可能となります。このような超低侵襲TAVIは患者さんの負担を更に軽減しますが、術者と麻酔科医の様々な知識と経験を必要とするため国内でもわずかの施設でしか実施できていないのが現状です。
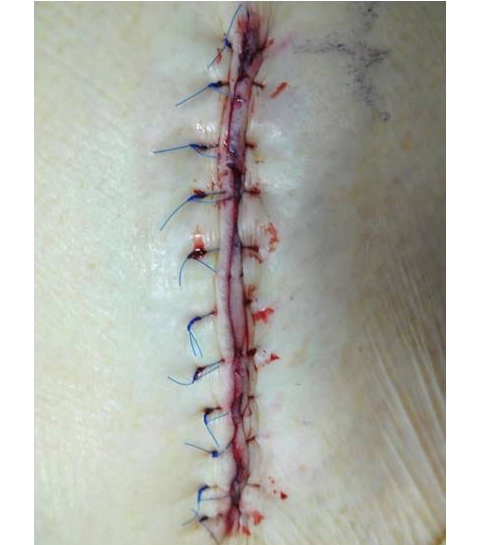
従来からの鼠径部を切開した場合の傷
(5〜10cm程度)
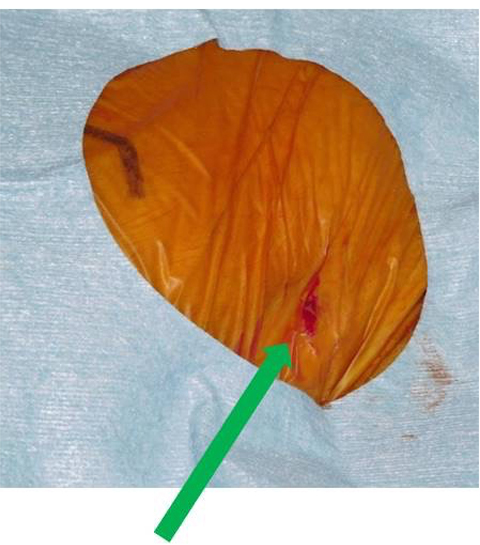
切開しない場合の傷
(1cm未満で痛みもない)
本地域で治療を完結できる意義
この治療は前述した厳しい施設基準のために本邦ではわずかな施設でしか実施できないのが現状ですが、当院は平成28年4月に実施施設として認定され、同年5月から本治療を開始しました。それまでは阪神地区の患者さんは遠方の病院に紹介して本治療を受けていただいておりましたが、当然ながら患者さんやご家族の負担は相当大きかったものと思います。高齢や他の重い病気を患っておられる患者さんこそが本治療を最も必要とされているわけですので、そのような患者さんにとって本地域内で治療が完結できるようになったことは非常に大きい意義を持つものと思われます。
本治療を希望されたら
本治療の窓口は循環器内科の火曜外来(担当医 当麻)が中心となりますが、他の曜日や心臓血管外科外来を受診いただいても結構です。どこを受診いただいても最終的に当院のハートチームで検討させていただきます。実際に受けるかどうかは別として、セカンドオピニオンも含めて気軽にご相談いただければと思います。