整形外科

整形外科
体を支え、動かす「運動器」の専門家です
体を支えて動かすために必要な骨・関節・靭帯・筋肉・腱・神経などを“運動器”と言います。整形外科は、“運動器”の疾患・外傷を取り扱う専門家です。“運動器”が悪くなると大抵痛みを招き、日常生活動作に支障を来たします。従って、“運動器”の機能を保つことが痛みなく体を動かせる質の高い人生を送ることにつながります。整形外科は、そのために、脊椎や四肢の広範囲の疾患・外傷の診療にあたります。当院では、3次救急を担っているため、様々な緊急症例に対応します。

整形外科の診療方針
科長ご挨拶

整形外科で取り扱う部位は広く、頭部と躯幹臓器を除くほぼ全身にわたっております。
当院整形外科の特徴は、救急疾患から慢性疾患まで幅広い患者さんが来院されるHigh volume centerであり、手・肘・上肢末梢神経の外科、脊椎外科、肩関節・スポーツ、股・膝関節外科における経験豊富な専門スタッフが、24時間365日対応しております。
対象とする主な疾患
脊椎外科外来(担当:三浦医師・木村医師)
脊椎は体の中心を支え、脊柱管の中にある神経を守っています。部位が頸椎、胸椎、腰椎、仙椎と広範囲で、疾患も変性疾患、変形、化膿性脊椎炎、腫瘍、骨折など多岐に渡ります。従って、前方法、後方法、金属固定具を用いたインストゥルメンテーション手術など多くの手術方法があります。それだけ専門性が高く治療する側の技量、経験数により治療成績が違います。脊椎の手術は怖いと皆さんは思われているでしょう。それは神経を損傷すると元に戻らないことがあること、脊椎の周りには重要な臓器(血管や内臓)があること、疾患対象者が高齢者に多いため手術以外の不測の合併症を引き起こすことがあるからだと思います。このような治療リスクを少しでも軽減するためには、内科を始めとする充実した他科とのバックアップ体制の整った病院で脊椎専門医による治療が望ましいです。当科では充実した他科との連携のもと、経験豊富な日本脊椎脊髄病学会認定脊椎脊髄外科指導医3名で保存治療から手術治療まで行っています。
治療対象疾患
頸椎椎間板ヘルニア
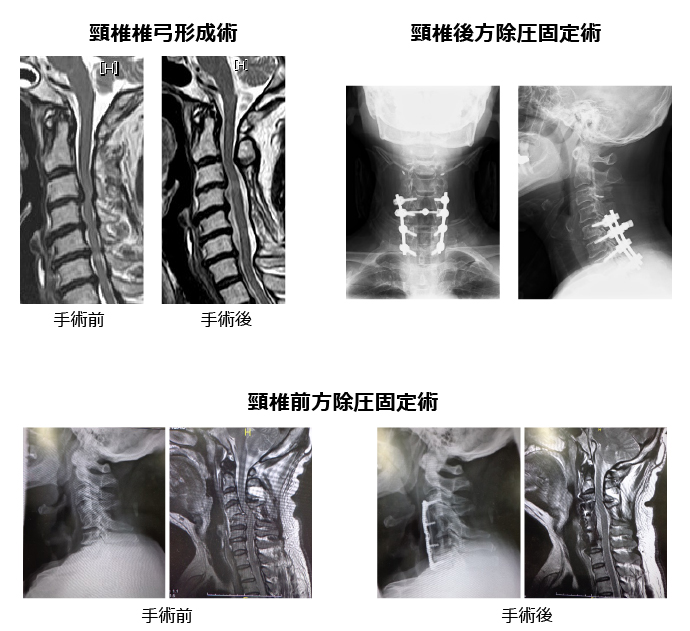
頸椎椎間板ヘルニアは腕の痛みやしびれ、筋力低下をきたす場合や、圧迫が高度の場合は歩行障害をきたすことがあります。手術をお勧めするのは四肢の筋力低下や運動障害をきたした場合と、保存治療で症状が治らない場合です。手術は頸椎前方除圧固定術を行い良好な成績を得ています。
頸椎症性脊髄症
加齢性の変化で頸椎の脊柱管が狭窄することで両手の運動障害、歩行障害をきたします。保存治療で改善する見込みが少ない場合は手術をお勧めいたします。手術方法は頸椎椎弓形成術、頸椎前方除圧固定術、頸椎後方除圧固定術があり、年齢、生活スタイル(職業)、圧迫している部位、頸椎の配列など考慮して決定しています。
頸椎症性神経根症
加齢性の変化で頸椎椎間孔狭窄による神経根の圧迫で上肢の痛み、しびれ、筋力低下をきたします。年齢、生活スタイル、圧迫部位、頸椎の配列などを考慮して頸椎前方除圧固定術または頸椎後方椎間孔開放術を行っています。
頚椎後縦靭帯骨化症
椎体後面にある後縦靭帯が骨化肥厚した結果脊柱管が狭窄して、脊髄や神経根を圧迫して四肢のしびれ、巧緻運動障害、歩行障害をきたす難病指定されている疾患です。術式は前方法と後方法があり、当院では年齢、症状、病態により使い分けています。骨化占拠率が高い場合は前方法が改善度率は良いのですが、高難度ですので施行できる施設は限られています。
腰椎椎間板ヘルニア
腰椎椎間板ヘルニアは下肢の痛み、しびれ、筋力低下をきたします。基本的に保存療法(鎮痛剤、ブロックなど)を行いますが、痛みの程度が強い場合、保存治療に抵抗性の場合、日帰り治療のヘルニコア®による椎間板内酵素注入療法や入院での手術療法、また、麻痺が高度な場合は手術をお勧めいたします。術式は内視鏡下または顕微鏡下椎間板ヘルニア摘出術を行っています。
腰部脊柱管狭窄症
加齢性の変化で脊柱管が狭窄し、下肢のしびれ、痛み、間欠性跛行(歩行に伴い下肢症状が強くなるため休憩が必要となる状態)、排泄障害をきたします。保存的治療(薬、ブロック)の効果がない場合手術をお勧めいたします。腰椎に不安定性がない場合は椎弓切除術という椎弓の一部を削り神経の圧迫を取り除く術式を選択します。すべり症などの腰椎に不安定性がある場合、変性側弯症や椎間孔狭窄が原因の場合は固定術を行っています。

成人脊柱変形
中高年に発症する変性を基盤とした側弯、後弯、後側弯変形です。骨粗鬆症性椎体骨折に続発した脊柱変形も近年多く変形のために腰痛、姿勢保持困難で日常生活が困難な状態であれば矯正固定術をお勧め致します。侵襲の大きい手術ですので治療には経験豊富な術者と他科のバックアップが重要です。

小児脊椎疾患
特発性側弯症、先天性側弯症、症候性側弯症、環軸椎亜脱臼など小児特有の脊椎疾患に対して小児科と連携して手術治療を行っています。側弯症は外見の美しさが失われるだけでなく、胸椎の変形が強いと肺活量の低下をきたしたり、放置すると中高年で変形がさらに進行して治療に難渋することがあります。

椎体骨折
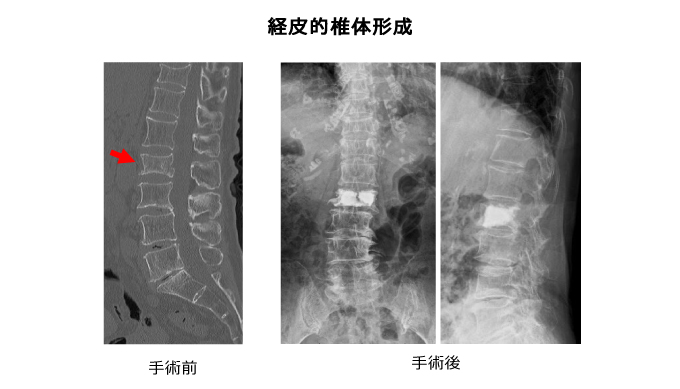
転落など若年者でも起こる高エネルギー外傷による骨折と、高齢者に起こる骨粗鬆症性骨折に分けられます。損傷が高度で脊椎支持性がない場合、下肢の麻痺など神経症状がある場合は脊椎固定術を行います。骨粗鬆症性骨折に対して低侵襲な経皮的椎体形成術も行っています。
胸椎疾患
頸椎、腰椎疾患に比べると頻度が低いですが、黄色靭帯骨化症、後縦靭帯骨化症で下肢がしびれて歩行できなくなることがあります。病態にもよりますが、胸椎後方除圧固定術を行っています。
手術支援ナビゲーションと3Dイメージングシステムを用いたインストゥルメンテーション(金属固定具を用いた内固定)手術
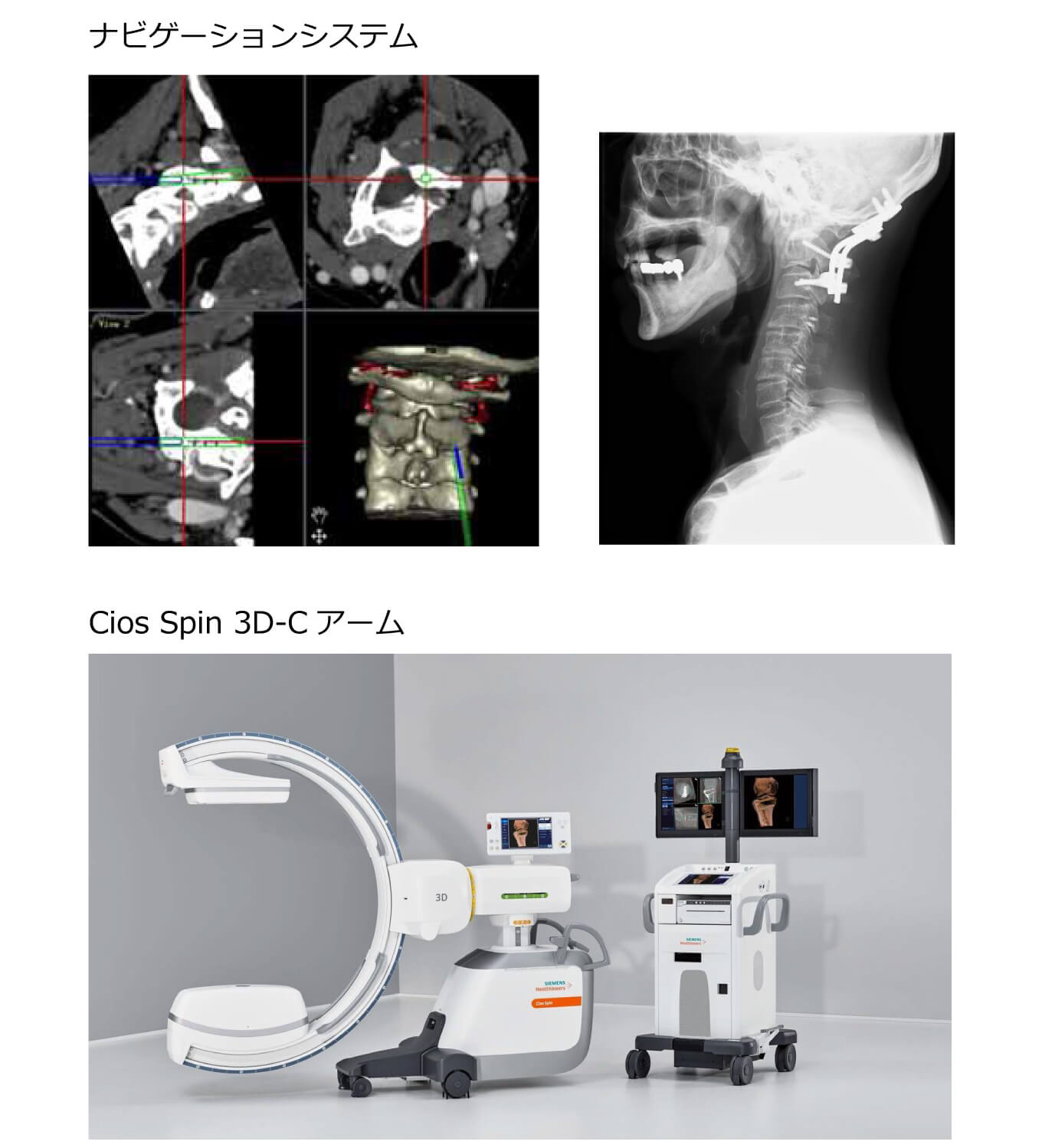
頸椎の手術、頸椎骨折、環軸椎亜脱臼、高度変形、転移性骨腫瘍をきたした方に対して金属固定具を使用しますが、頸椎に対して金属固定具を設置するのは椎骨動脈損傷、脊髄損傷などを引き起こす危険性を伴います。これらの合併症を引き起こさないようナビゲーションシステムを用いて正確に金属固定具を設置しています。
術中に3D画像が撮像できるCos Spinを導入しましたので、ナビゲーションと連動してスクリューを挿入し、術中に適切な位置に挿入されていることを確認することもできます。
人工関節外科外来(担当:小林医師)
股関節・膝関節併せて年間約200例弱の人工関節置換術を行っております。人工股関節症例の主たる原因は変形性股関節症、大腿骨頭壊死、股関節周辺骨折の後遺症などです。大腿骨頭壊死は大腿骨の付け根に循環障害が生じ、骨が体重を支えきれずに潰れてくる疾患で、アルコール多飲とステロイド薬による治療を誘因とすることがあります。お酒をよく飲んだり、ステロイド治療を受けておられる方で、股関節の痛みを感じる場合には大腿骨頭壊死の可能性があります。レントゲンでは初期病変が判りにくい事がありますが、MRIを撮れば診断可能です。人工膝関節の原因疾患は特に女性の方の加齢現象である変形性膝関節症が多く、他に関節リウマチや膝周辺の骨折の後遺症、半月板や靱帯損傷の後遺症があります。
骨切り術について
O脚(内反膝変形)で関節の破壊の程度がそれほど強くない例では人工関節ではなく、膝関節のすぐ下で脛骨の骨切りを行い、O脚を矯正する骨切り術が有用です(脛骨高位骨切り術)。
人工関節について
人工関節に関して当科では30年以上の歴史があります。人工関節は年数を経過すると中に入れた人工物(インプラントと言います)が摩耗したり、骨との間に緩みが生じたりする不具合が生じることがあります。最近では人工関節の長期成績が向上し確率は低くなっていますが、経年的に人工関節の緩みが生じ入れ替えの手術(再置換と言います)が必要になる場合があります。再置換術を行なうに当たっては、骨欠損の補填が必要となる場合があります。当院では院内ボーンバンクを設立し、このような場合に同種骨(手術の際に他の患者さんの不要になった骨)を利用しています。
人工関節の手術には合併症も多く、整形外科だけではなく循環器や呼吸器、内分泌といった全身の状態を管理が大切です。当院にかかりつけの患者さんの多くは色々な合併症を持っておられることが多いため、各科の協力のもと安全に手術を行うことを目指しています。
人工肘関節、人工手関節、人工指関節について
これらの人工関節置換術は、主にリウマチ関連疾患の患者さんが対象になりますが、外傷後あるいは変形性関節症に対しても患者さんの状態に適合した人工関節置換術を実施しています。これらの部位の痛みやお悩みのある患者さんは一度、手外科専門医(松本医師 火・木)にご相談ください。(手外科のページ参照)
手関節の人工手関節置換術に関しては2017年11月から可能となりました。日本手外科学会が作成した適正使用指針を遵守し、手外科専門医の講習受講が義務づけられています。
肩・膝・関節鏡・スポーツ外来(担当:猪坂医師・小林医師)
様々な外科的手術において、身体の負担の少ない低侵襲の手術が近年求められています。その代表的なものが内視鏡を用いた手術です。整形外科の分野では関節内を内視鏡でみながら処置を行う関節鏡視下手術があります。以前は大きく関節内を切開して行われていた手術も手術器具および技術の進歩によって、小さな皮膚切開で手術が出来るようになりました。
関節鏡視下手術とは、各関節の周囲にわずか6~7mmの皮膚切開を数か所行い、この小さな出入り口(ポータル)から細いカメラや手術器具を関節内に入れて行う手術のことです。関節鏡視下手術では、皮膚を切る大きさが劇的に小さいばかりでなく、関節周囲の健常な筋肉なども傷つけることなく手術が行えるため、術後の痛みが少なく、機能の回復が早いことが分かっています。
当科では、最新の関節鏡手術器具・設備を整え、まだあまり一般的には行われていない肩関節の関節鏡視下手術を含めて、様々な関節の鏡視下手術を行っています。鏡視下手術には、肩関節・膝関節・その他の関節(足・股)の鏡視下手術や鏡視下手根管開放術などがあります。
肩関節外来:担当 猪坂医師
近年“肩が痛い”や“肩が挙がりにくい”と訴える方が多くいらっしゃいます。五十肩と言われ、症状に苦労されている方も多いと思います。その原因として肩を挙上する“腱板”と言う筋肉が損傷(腱板損傷)していることがあります。中高年の方々に多く認められます。軽いものは関節内に注射をしたり、理学療法(運動療法、物理療法)で軽快しますが、症状が改善しない場合には腱板を修復する手術が必要となります。以前は肩関節を大きく切開しての腱板の修復を行っておりましたが、現在は関節鏡による手術を行っております。
また関節鏡の導入により、様々な肩関節の病態がわかってきました。関節の中には“関節唇”というタコの吸盤のような組織や上腕関節靭帯という組織があり、関節の安定性に関与しています。これらの組織が何気ない日常生活の動作の中で損傷し、肩関節の痛みが出現します。ボールを投げたり、ベンチプレスを持ち上げる動作でも関節唇は損傷することがあります。3ヶ月以上疼痛が続く場合には、単なる肩関節の炎症ではなく、このような組織が損傷していることもあります。損傷の程度によっては、リハビリだけでは改善しない場合もあり、関節鏡視下の手術が必要になることもあります。 H29年には84症例の肩関節鏡視下手術を行いました。
治療対象疾患
腱板断裂
日常生活動作の中で損傷する場合もあれば、事故や怪我などで損傷する場合もあります。腱板が損傷すると肩のバランスがくずれて、肩の痛みと挙上障害を生じます。断裂には小さなものもあれば、非常に大きなものもあります。また、完全に断裂してしまう場合もあれば、部分的に断裂する場合もあります。保存的治療でも症状が改善しない場合には手術が必要になります。当院では鏡視下腱板修復術を行っております。
広範囲の腱板断裂で残っている残存腱板の筋萎縮が強い場合には、大腿部の筋膜を移植する鏡視下上方関節包再建術やリバース型人工肩関節置換術を行っております。
反復性肩関節脱臼
10代や20代の頃に肩が脱臼すると、その後簡単に何度も脱臼するようになってしまいます。このような状態を反復性肩関節脱臼といいます。リハビリを行えば、脱臼しないようになることはありません。このため、当院では鏡視下バンカート修復術を行っております。また何回も脱臼していくと、脱臼するたびに骨がなくなっていくことがあります。その場合には、骨移植をする必要があります。我々は鏡視下バンカート・ブリストゥ法を行っております。
肩関節唇損傷
ささいな怪我で肩に負担がかかり、関節唇が損傷することがあります。また、投球動作により関節唇が損傷することもあります。リハビリなどで症状が改善することもありますが、損傷した関節唇は治らないこともあります。症状が改善しない場合には、鏡視下肩関節唇修復術を行います。
肩関節拘縮
五十肩や腱板断裂などを放置すると、肩関節が動かなくなってきます。肩が動かなくなると、強い夜間痛が出たり、動きが悪くなるために日常生活動作に支障を来すこともあります。リハビリを行っても、症状が改善しない場合には、鏡視下肩関節授動術(全周性関節包切離)を行っております。
上腕骨頚部骨折
高齢になると骨粗鬆症になり骨折しやすくなります。高齢者の場合、転倒して肩を受傷すると、上腕骨頚部骨折を起こします。様々な骨折のパターンがあり、保存的に治療できるものもあれば、手術が必要になることもあります。手術は骨折のパターンにより、鏡視下骨接合術・観血的骨接合術(プレート固定・髄内釘)・人工骨頭置換術などを行っております。
肩鎖関節脱臼
肩を強打すると肩鎖関節が脱臼することがあります。脱臼の程度により、保存的治療で問題ないものもあれば、手術が必要な場合もあります。手術の場合には、当院では、鏡視下もしくは観血的肩鎖関節整復術を行っております。また、陳旧性の肩鎖関節脱臼の中に肩鎖関節障害がある場合には鏡視下鎖骨遠位端切除術なども行っております。
膝関節外来(担当:小林医師)
膝関節の痛みは日常生活やスポーツの中で、多くの方が経験されていると思います。膝関節は、大腿骨と脛骨の膝蓋骨で構成されており、4つの大きな靭帯で安定しています。また、関節内のクッションの役割である軟骨や半月板も存在します。これらの組織がスポーツや事故などの大きな外力によって損傷する場合もあれば、加齢性変化により徐々に損傷する場合もあります。様々な損傷の程度があり、症状も様々です。当科では診察を行い、必要な検査のもと、治療方針を患者さんと話しあって決めていきます。保存的治療でも症状が改善しない場合には、関節鏡を使用した手術治療を出来るだけ行うようにしています。
主な膝関節疾患
半月板損傷
半月板損傷には一度のきっかけで受傷する外傷性断裂と、大きなきっかけなく症状を自覚する変性断裂があります。症状は膝のひっかかり感や痛み等です。ひどい場合は膝を伸ばすことができなくなります。リハビリや抗炎症剤の投与で症状が改善する場合もありますが、そうでない場合は手術を行います。手術は断裂の状態に応じて、関節鏡を用いて半月板切除または縫合を行います。
前十字靭帯(ACL)損傷
前十字靭帯損傷はスポーツでタックルをうけて膝をひねったり、ジャンプの着地や急な方向転換の際に受傷します。その際、膝は一旦腫れますが、1カ月程度で炎症はおさまり、日常生活には支障がないこともあります。しかし、前十時靭帯が損傷すると、膝関節の前方の不安定性が出現します。損傷したままで、スポーツに復帰すると再び腫れをおこし、半月板や軟骨に合併損傷をおこしてしまいます。そのためスポーツをされる方には特に手術をお勧めします。当科では鏡視下に半腱様筋腱や薄筋腱を使用して靭帯再建術を行っております。
後十字靭帯(PCL)損傷
交通事故でダッシュボードで膝を強打したり、バイク事故で膝を強打すると、後十字靭帯が損傷します。後十字靭帯が損傷すると、膝関節の後方の不安定性が出現します。損傷の程度によって、症状の強さが違います。膝の裏がだるくなったり、疼痛が出現します。また、階段の昇り降りも困難になったりします。損傷の程度が強く、症状も強い場合には、手術が必要になります。当科では鏡視下に半腱様筋腱や薄筋腱を使用して靭帯再建術を行っております。
膝関節拘縮
骨折や手術後に膝関節の動きが悪くなることがあります。リハビリを行っても動きが改善しない場合には、当科では鏡視下に関節内の授動術を行っております。
離断性骨軟骨炎
外傷やスポーツによる障害、血行障害などにより、関節軟骨の一部が壊死を起こす病気です。診断にはMRIが必要になります。壊死の進行程度により治療方針が変わります。当科では手術が必要な場合には、その状態に合わせて、鏡視下関節内遊離体摘出術・鏡視下ドリリング・鏡視下軟骨移植術(mosaicplasty)などを行っております。
反復性膝蓋骨脱臼
一度膝蓋骨を脱臼すると、その後、膝蓋骨が外側に脱臼しやすい状態になる場合があります。階段の昇り降りに支障を来すこともあります。脱臼の回数や程度によっては、手術が必要な場合もあります。当科では半腱様筋腱を使用した内側大腿膝蓋靭帯(MPFL)の再建術や脛骨粗面前内方移行術などを行っております。
膝蓋内側滑膜ひだ障害(タナ障害)
膝を曲げ伸ばしする時に“コリッ”と音がなり、膝の痛みが出現します。これは関節内にある滑膜ひだが、関節内で引っかかることが原因です。保存的治療でも症状が改善しない場合には、鏡視下に、この滑膜ひだを切除します。
骨粗鬆症
わが国では高齢化が人類史上例を見ない速さで進展しており、骨粗鬆症対策の重要性が増しています。骨が脆くなっていれば骨密度を増やす良い薬がありますので、それを処方します。薬物療法により次なる骨折(再骨折)の予防がある程度可能です。薬物治療の目的は次なる骨折の予防なのです。薬物には内服薬と注射薬があり、内服薬の中には毎日ではなく1週間に1回の服用や1ヶ月に1回の服用といったものもあります。注射薬では持ち帰りによる自己皮下注射と1週間に1回医療機関での皮下注射があります。半年に1回で済む皮下注射も開発されました。骨粗鬆症は閉経後や高齢の女性に特に頻度が高い疾患です。骨粗鬆があると骨が脆いためにほんのちょっとした怪我(転倒、尻餅、打撲)により骨折する事があります。骨折が起こりやすい部位は背骨(脊椎)、股の付け根(大腿骨近位部)、肩(上腕骨近位部)、手首(橈骨遠位端)です。脊椎骨折ははっきりとした原因(転倒、尻餅、重量物の挙上等)が無くても起こります。脊椎、大腿骨近位部骨折を生じると寝たきりの原因となり、大腿骨近位部骨折を生じると1年以内に10~35%の方が亡くなるという統計もあります。高齢の女性で最近背中が痛くなってきた方、自分が骨粗鬆症ではないか心配な方は是非受診して下さい。骨密度検査と腰椎のレントゲンで診断が可能です。薬物治療により骨折しにくい体作りが可能となります。
関節リウマチ(担当:森医師)
手術療法以外の保存療法ももちろん力を入れています。たとえば関節リウマチの薬物療法は近年目覚しく進歩しており、メソトレキセートと生物製剤を併用することによりもしくは生物製剤単独で、かなり重症の方でもリウマチの炎症を鎮静化させることができるようになりました。生物製剤も7種類に増え、投与方法(点滴、皮下注射)、投与間隔(毎週~8週間毎)もいろいろと選択可能です。高価な薬剤ではありますが、高額医療費の減免の制度もありますので、お気軽にご相談頂ければと思います。こういった治療も、リウマチによる関節破壊が進む前の方が有効性が高いので、リウマチでお困りの方は早めに受診していただくことをお勧めします。
外傷外科(骨折)
先程も述べた高齢者の大腿骨近位部骨折や橈骨遠位部骨折などが頻度の高い骨折です。大腿骨近位部骨折は歩行時に体重が掛かる部分の骨折であるため、放置することが出来ず、手術が原則となります。その場所に専用の骨折部位を固定する金具を入れる手術が2/3、骨折した部位(大腿骨頭)を人工物で置き換える手術が1/3程度を占めています。当院では高齢者に多い合併症に注意しながら必要であれば内科との連携を図り受傷後なるべく早期に手術を行い、なるべく早期にリハビリテーションを開始するように心がけています。大腿骨近位部骨折で手術した患者さんについては地域連携システムが構築されており、術後病状が安定化すればリハビリテーション専門の病院に転院して歩行訓練をして頂くようになっております(大腿骨頚部骨折地域連携パス)。又それ以外の部分の骨折に関しても、近年開発された骨折部位に適合した金具を用いて強固な内固定を行い、術後の早期リハビリテーション、早期社会復帰を図っています。
重度四肢開放骨折、四肢・指切断
当院は3次救急指定病院であり、救命救急センターと協力してこのような重傷外傷の患者さんの治療に当たっております。皮膚欠損/骨欠損/血管損傷を伴うような重度四肢開放骨折に対してマイクロサージャリーや仮骨延長法を用いた先進的治療を施行しております。また、四肢・指切断に対して再接着術を行っています。
手外科(担当:松本医師)
手外科は、肘から手指までの上肢に何らかの障害や症状のある、赤ちゃんからお年寄りまで幅広い患者さんが対象です。すなわち手指あるいは上肢の変形や機能障害、および腕神経叢以遠の末梢神経障害/損傷が対象となります。
外傷(急性期):骨折、腱損傷、血管損傷、神経損傷、切断指肢、重度四肢開放骨折、腕神経叢損傷
指、手首や肘の骨折、捻挫など“けが”に起因した上肢の症状。疼痛,しびれや指や腕が動きにくいといった運動障害です。皮膚欠損/骨欠損/血管損傷を伴うような重度四肢開放骨折に対してマイクロサージャリーや仮骨延長法を用いた先進的治療を施行しております。
腕神経叢損傷は以前はバイク事故によるものが多くありましたが、最近は減少傾向です。しかし肩関節脱臼/骨折に伴う腕神経叢損傷が最近増加傾向にあります。肩関節周囲外傷後に肩腱板が原因ではなく、腕神経叢障害が原因で肩挙上障害が出現することがあります。MRI、神経伝導速度検査、針筋電図等の検査が必要で、受傷後3-4ヶ月の時点で神経移植や神経移行術を行います。
代表例
外傷後遺症(慢性期):手指欠損、骨折変形治癒/偽関節
けがの後ある程度良くなったが、疼痛やしびれが続く、手指、手関節、肘関節が動きにくい、動かすと痛みが出る症状です。母指、指再建には遊離血管柄付足趾移植、wrap around flap、肋骨骨軟骨移植などを行っています。舟状骨骨折難治性偽関節に対しては血管柄付骨移植を行っています。
代表例
舟状骨骨折
慢性疾患:リウマチ関連疾患、手/肘/指変形性関節症、母指CM関節関節症、TFCC損傷、手根管症候群、キーンベック病、テニス肘など
指関節痛/拘縮、手関節痛、肘関節痛でお困りの患者さん。患者さんの状態に合わせて様々な治療法を提供しています。人工関節置換術(肘関節、手関節、指関節)、関節鏡(手、肘、母指CM関節)手術なども駆使して治療しています。リウマチ関連疾患および重度の変形性手関節症に対する人工手関節置換術も実施可能になりました(参照「人工関節外科外来」)。
指変形性関節症(ブシャール結節、ヘバーデン結節)は最近TV CM等でよく聞こえてくる疾患となってきました。原因は不明ですが、発症が40才以上の更年期の女性に多く、女性ホルモンとの関係も示唆されています。ブシャール結節(指の第2関節:PIP関節)中等症には浅指屈筋腱の切腱術を、進行例にはシリコン一体型インプラントを使用した人工指関節置換術を実施しています。また、ヘバーデン結節(指の第1関節:DIP関節)の疼痛が強い例には関節固定術を実施しています。疼痛は強いが変形が少ない例には人工指関節置換術も実施いたします。
代表例
手根管症候群|
ドケルバン病|
ばね指|
へバーデン結節|
ガングリオン|
テニス肘|
肘部管症候群,母指CM関節症|
キーンベック病|
リウマチによる手の障害(1)伸筋腱断裂|
リウマチによる手の障害(2)|手指の変形|
橈骨神経麻痺(下垂手)
スポーツ障害:野球肘、靱帯損傷、TFCC損傷など
保存的治療、手術的治療の両方を患者さんのコンディションとあわせ、よく検討して決定しています。肋骨骨軟骨移植、関節鏡手術も施行しています。
代表例
母指MP関節靱帯損傷|
TFCC損傷|
野球肘
デュピュイトラン拘縮:手のひらから指にかけてしこりができ、病気の進行に伴って皮膚がひきつれて、徐々に指が伸ばしにくくなる病気です。
酵素注射療法(ザイヤフレックス®)が2015年9月より本邦で施行可能となりましたが、現在供給が停止中です。そのため、従来通りの手術療法が中心となります。
代表例
デュピュイトラン拘縮
上肢先天性障害(重複母指、内反手、ぶらぶら母指、先天性橈尺骨癒合症、裂手など)
生まれつき手指や腕といった上肢に先天的な障害がある赤ちゃんや子供さん。先天性橈尺骨癒合症では3Dシミュレーションにより骨切りガイドを作成の上、骨切り手術と授動術を施行しています。
手外科の代表的な疾患はたくさんありますので、日本手外科学会ホームページ“一般の皆様”“代表的な手外科疾患”を参照していただければと思います。
日本手外科学会ホームページ「代表的な手外科疾患」ページはこちら
診察/診断
レントゲン、CT、MRIなどの様々な検査機器を駆使し、手外科専門医が症状のあるところを触診し、問題となっている原因が関節にあるのか、筋肉や腱にあるのか、筋肉を動かす神経にあるのかを診断します。
治療
手の構造は非常に微細で、またその機能は繊細ですので、手術には手術用顕微鏡や拡大鏡を用いた大変細かい手術技術(マイクロサージャリーといいます)を用います。切断された指肢を再接着したり、無くなってしまった体の部分を他の体の場所から移植して再建したりします。機能的(つかむ、握るなどの機能)にも、外観や整容的にも心配りをしながら治療にあたります。
患者さんが困っておられる症状をお聞きして、たとえ元通りにはならなくても、どうすれば使いやすい手になるのか、じっくりと話しあって治療方針を決めるようにしています。
リハビリ
手術とリハビリは手外科の両輪で、どちらがうまくいかなくても治療成績は満足いくものとなりません。どちらも大変重要です。入院中は院内でしっかりリハビリを行い、外来リハビリは連携病院の大隈病院で継続してリハビリを実施しています。毎週水曜日はハンドセラピー実施時に、松本医師とハンドセラピストが話し合いながら治療にあたっています。
入院期間は、小さな手術は日帰り手術や一泊入院で手術しますが、長期のリハビリや数回にわたる手術を要する場合は長期入院を必要とします。
四肢再建外科(マイクロサージャリー)(担当:松本医師)
骨欠損、皮膚欠損、手指の欠損、関節欠損
開放骨折に伴う骨、皮膚、腱、関節軟骨など、失われた組織を体の別の部位から移植することにより機能再建します。母指、指再建には遊離血管柄付足趾移植/足趾関節移植、wrap around flap、肋骨骨軟骨移植などを行っています。
上腕骨頭壊死、距骨壊死、大腿骨頭壊死(人工関節置換術以外の治療法として)
年齢、壊死や圧壊の程度により治療方法は異なりますが、血管柄付骨移植による治療法も行っております。
感染性偽関節、慢性骨髄炎
上肢だけでなく下腿や大腿骨骨折を過去にしたけれどなかなか治らない、膿のような汁がでる時がある(感染性偽関節といいます)そういった症状が継続している患者さん。感染性偽関節や慢性骨髄炎の治療として、創外固定器やマイクロサージャリー技術を駆使した血管柄付組織移植(皮膚、筋肉、骨)を用いて治療しています。
当施設は機能再建型四肢外傷センターを目指しております。重度四肢外傷においてはマイクロサージャリーを用いた再建外科手術が必要になります。マイクロサージャリーとは顕微鏡視下に直径1mm前後の血管や神経を縫合する技術です。この技術を用いることにより,重傷外傷にともなう骨,皮膚,腱,神経欠損など,体の失われた組織や機能を再建することが出来ます。当施設ではこのマイクロサージャリーを駆使して機能的な面のみならず整容的な面にも配慮した再建を行っております。
業績:手外科・四肢再建外科(マイクロサージャリー)
英語論文
- Tsumura T, Matsumoto T, Matsushita M, Kishimoto K, Shiode H.: Do Not Cut Wood with an Angle Grinder, or You Might Lose a Finger: A Retrospective Study. J Hand Surg Asian Pac Vol. 2021 Mar;26(1):36-40.
- Tsumura T, Matsumoto T, Matsushita M, Kishimoto K, Murase T, Shiode H.: A Three-Step Method for the Treatment of Radioulnar Synostosis with Posterior Radial Head Dislocation. J Hand Surg Asian Pac Vol. 2021 Mar;26(1):118-125.
- Tsumura T, Matsumoto T, Murakami H.: Awake tendon surgery after general anaesthesia. J Hand Surg Eur Vol. 2021 Feb 4:1753193421990240.
- Tsumura T, Matsumoto T, Kishimoto K, Shiode H.: Thorough Debridement Facilitated by Timely Planning of One-Bone Forearm Surgery: A Report of 2 Cases. JBJS Case Connect. 2020 Dec 10;10(4):e19.00635.
- Matsumoto T, Tsumura T, Kishimoto K, Sano H, Doi K, Matsushita M, Murakami H.: Sequential chimeric free deep circumflex iliac artery bone flap and superficial circumflex iliac artery perforator flap from the same site for one-stage reconstructions of severe hand injury: A report of two cases. JPRAS Open. 2020 Oct 2;26:49-53.
- Tsumura T, Matsumoto T, Matsushita M, Kishimoto K, Shiode H.: Examination of the Dorsal Finger Vein Anatomy Using a Vein Visualization Device. J Hand Surg Asian Pac Vol. 2020 Sep;25(3):291-295.
- Tsumura T, Matsumoto T, Matsushita M, Ono K, Kishimoto K, Shiode H.: How Long Should We Immobilize the Wrist after Vascularized Bone Grafting for the Treatment of Scaphoid Nonunion?. J Hand Surg Asian Pac Vol. 2020 Sep;25(3):353-358.
- Matsumoto T, Tsumura T, Kishimoto K, Kawai S, Matsushita M, Shiode H.: Reconstructing the Epicondyle and Collateral Ligament in Missing Condylar Region Associated with Severe Elbow Trauma: A Report of 2 Cases. JBJS Case Connect. 2020 Apr-Jun;10(2):e0228.
- Tsumura T, Matsumoto T, Matsushita M, Doi H, Shiode H, Kakinoki R.: Correction of Humpback Deformities in Patients With Scaphoid Nonunion Using 1,2-Intercompartmental Supraretinacular Artery Pedicled Vascularized Bone Grafting With a Dorsoradial Approach. J Hand Surg Am. 2020 Feb;45(2):160.e1-160.e8.
- Matsumoto T, Tang P, Fujio K, Strauch RJ, Rosenwasser MP.: The Optimal Suture Placement and Bone Tunnels for TFCC Repair: A Cadaveric Study. J Wrist Surg. 2018 Nov;7(5):375-381.
- Matsumoto T, Kakinoki R, Ikeguchi R, Ohta S, Akagi M, Matsuda S.: Vascularized Bone Graft to the Lunate Combined With Temporary Scaphocapitate Fixation for Treatment of Stage III Kienböck Disease: A Report of the Results, a Minimum of 2 Years After Surgery. J Hand Surg Am. 2018 Aug;43(8):773.e1-773.e7.
- Irie T, Sono T, Hayama Y, Matsumoto T, Matsushita M.: Investigation on 2331 cases of pulled elbow over the last 10 years. Pediatr Rep. 2014 May 6;6(2):5090.
- Shimada K, Tanaka H, Matsumoto T, Miyake J, Higuchi H, Gamo K, Fuji T.: Cylindrical Costal Osteochondral Autograft for Reconstruction of Large Defects of the Capitellum Due to Osteochondritis Dissecans: Surgical Technique. JBJS Essent Surg Tech. 2012 Jun 27;2(2):e12.
- Shimada K, Tanaka H, Matsumoto T, Miyake J, Higuchi H, Gamo K, Fuji T.: Cylindrical costal osteochondral autograft for reconstruction of large defects of the capitellum due to osteochondritis dissecans. J Bone Joint Surg Am. 2012 Jun 6;94(11):992-1002.
- Kakinoki R, Ikeguchi R, Dunkan SF, Nakayama K, Matsumoto T, Ohta S, Nakamura T.: Comparison between partial ulnar and intercostal nerve transfers for reconstructing elbow flexion in patients with upper brachial plexus injuries. J Brachial Plex Peripher Nerve Inj. 2010 Jan 26;5(1):4.
- Kakinoki R, Ikeguchi R, Matsumoto T, Nakamura T.: Reconstruction of a phalangeal bone using a vascularised metacarpal bone graft nourished by a dorsal metacarpal artery. Injury. 2008 Oct;39 Suppl 4:25-8.
- Ikeguchi R, Kakinoki R, Matsumoto T, Yamakawa T, Nakayama K, Morimoto Y, Nakamura T.: Successful storage of peripheral nerves using University of Wisconsin solution with polyphenol. J Neurosci Methods. 2007 Jan 15;159(1):57-65.
- Ito H, Matsumoto T, Yoshitomi H, Kakinoki R, Nakamura T.: The outcome of peri-operative humeral condylar fractures after total elbow replacement in patients with rheumatoid arthritis.. J Bone Joint Surg Br. 2007 Jan;89(1):62-5.
- Ikeguchi R, Kakinoki R, Matsumoto T, Yamakawa T, Nakayama K, Morimoto Y, Tsuji H, Ishikawa J, Nakamura T.: Basic fibroblast growth factor promotes nerve regeneration in a C- -ion-implanted silicon chamber. Brain Res. 2006 May 23;1090(1):51-7.
- Matsumoto T, Kakinoki R, Ikeguchi R, Hyon SH, Nakamura T.: Optimal conditions for peripheral nerve storage in green tea polyphenol: an experimental study in animals. J Neurosci Methods. 2005 Jun 30;145(1-2):255-66.
- Ikeguchi R, Kakinoki R, Matsumoto T, Hyon SH, Nakamura T.: Peripheral nerve allografts stored in green tea polyphenol solution. Transplantation. 2005 Mar 27;79(6):688-95.
- Ikeguchi R, Kakinoki R, Okamoto T, Matsumoto T, Hyon SH, Nakamura T.: Successful storage of peripheral nerve before transplantation using green tea polyphenol: an experimental study in rats. Exp Neurol. 2003 Dec;184(2):688-96.
- Ikeguchi R, Kakinoki R, Matsumoto T, Tsuji H, Ishikawa J, Nakamura T.: Rat nerve regeneration through a silicone chamber implanted with negative carbon ions. Brain Res Dev Brain Res. 2003 Jan 10;140(1):127-31.
- Kakinoki R, Ikeguchi R, Matsumoto T, Shimizu M, Nakamura T.: Treatment of painful peripheral neuromas by vein implantation. Int Orthop. 2003;27(1):60-4.
- shijima N, Matsumoto T, Yamamuro T.: Two-stage reconstruction for the hypoplastic thumb.. J Hand Surg Am. 1995 May;20(3):415-9.
日本語論文:(最近10年間の原著論文)
- 松本 泰一, 松下 睦, 奥村 典仁, 津村 卓哉, 土井 洋幸, 岸本 克馬, 塩出 速雄: 腕神経叢部及びその近傍に発生した腫瘍の治療. 日手会誌.2018
- 岸本 克馬, 松本 泰一, 松下 睦, 塩出 速雄: 3Dプリンターで作成したモデルを参考に腕神経叢に発生した神経鞘腫の摘出を行った1例. 中部整災誌.2018
- 津村 卓哉, 松本 泰一, 土井 洋幸, 岸本 克馬, 松下 睦, 塩出 速雄: 静脈可視化装置を用いた手指背側静脈解剖の検討と臨床的利用. 整形・災害外.2018
- 津村 卓哉, 松本 泰一, 土井 洋幸, 塩出 速雄, 村瀬 剛, 信貴 厚生: Combined triple methodを用いた先天性橈尺骨癒合症の治療経験. 整形・災害外.2018
- 松本 泰一, 津村 卓哉, 高山 和政, 貝澤 幸俊, 中井 秀和, 松下 睦: 当院における人工肘関節置換術の治療成績 半拘束型を主体とした使用経験. 日肘会誌.2015
- 津村 卓哉, 松本 泰一, 土井 洋幸, 岸本 克馬, 松下 睦, 塩出 速雄: 手指皮膚欠損の治療にradial artery superficial palmar branch flap(RASP flap)を用いた治療. 整形・災害外.2018
- 土井 洋幸, 松本 泰一, 松下 睦, 塩出 速雄: 外傷後母指内転拘縮と正中神経障害に対して、イリザロフ創外固定、自家神経移植術および腱移行を施行した1例. 中部整災誌.2017
- 松本 泰一, 津村 卓哉, 土井 洋幸, 岸本 克馬, 塩出 速雄, 松下 睦: 当院におけるDupuytren拘縮の治療成績. 日手会誌.2017
- 松本 泰一, 津村 卓哉, 土井 洋幸, 岸本 克馬, 松下 睦, 塩出 速雄: 外傷性近位橈尺関節癒合に対する有茎後骨間動脈脂肪筋膜弁の1例 9年経過観察症例. 日本マイクロ会誌.2017
- 土井 洋幸, 松本 泰一, 藤井 渉, 津村 卓哉, 松下 睦, 塩出 速雄: 距骨骨折遷延治癒に対して脛骨遠位前面から有茎血管柄付骨移植を施行した1例. 倉敷中央病院年報.2017
- 松本 泰一, 佐野 博和, 津村 卓哉, 塩出 速雄, 松下 睦: 【骨折(四肢・脊椎脊髄外傷)の診断と治療(その2)】手術支援・最新の取り組み◆4.創傷治癒 遊離血管柄付き腸骨と遊離浅腸骨回旋動脈穿通枝皮弁の二つの皮弁を単一術野から採取する方法. 別冊整形外科.2017
- 川ばた 雄大, 松本 泰一, 津村 卓哉, 高山 和政, 塩出 速雄, 松下 睦: 後骨間神経麻痺をきたした神経内神経周膜腫の1例. 中部整災誌.2016
- 中島 隆三, 松本 泰一, 高山 和政, 土井 浩平, 松下 睦: 外傷による膝窩動脈損傷の1例. 倉敷中央病院年報.2015
- 川ばた 雄大, 松本 泰一, 津村 卓哉, 高山 和政, 松下 睦: 後骨間神経麻痺を来した神経腫瘍の1例. 倉敷中央病院年報.2015
- 津村 卓哉, 松本 泰一, 高山 和政, 柿木 良介, 松下 睦: 1,2 ICSRAを用いた血管柄付骨移植でhumpback defomityは矯正可能か?. 日手会誌.2015
- 中井 秀和, 松本 泰一, 川ばた 雄大, 林 孝典, 松下 睦: 小児の前腕遠位骨折と同側上腕遠位骨折を合併した症例の検討. 骨折.2015
- 松本 泰一, 高山 和政, 津村 卓哉, 中井 秀和, 松下 睦: 【整形外科におけるマイクロサージャリーの進歩】軟部組織再建 下腿遠位1/3以遠および足部の皮膚欠損に対する有茎皮弁の選択. 整形・災害外.2015
- 佐野 博和, 松本 泰一, 松下 睦: 手掌に生じた神経線維腫のまれな1例. 倉敷中央病院年報.2014
- 関口 和也, 松本 泰一, 松下 睦: Wassel type 6の母指多指症の1例. 中部整災誌.2014
- 中井 秀和, 松本 泰一, 高山 和政, 松下 睦: 中指中節骨に発生した骨膜性軟骨腫の1例. 中部整災誌.2014
- 中井 秀和, 高山 和政, 松本 泰一, 山田 俊介, 清水 優, 松下 睦: 足関節周囲皮膚欠損に対して、皮島をつけないVAF flapを用いた小経験. 中部整災誌.2013
- 太田 壮一, 柿木 良介, 伊藤 宣, 藤田 俊史, 野口 貴志, 中村 孝志, 松本 泰一, 中山 憲, 池口 良輔: 下行膝動脈を血管茎とする大腿骨内顆骨移植の成績. 日本マイクロ会誌.2012
- 藤田 俊史, 柿木 良介, 太田 壮一, 野口 貴志, 中村 孝志, 池口 良輔, 松本 泰一, 中山 憲: 前腕回旋矯正骨切り術後の骨癒合に血管柄付き骨移植を要した橈側列欠損症の1症例. 日本マイクロ会誌.2011
- 貝澤 幸俊, 清松 悠, 津村 卓哉, 松本 泰一, 松下 睦: 当院における尺骨鉤状突起骨折の検討. 倉敷中央病院年報.2011
- 松本 泰一, 柿木 良介, 池口 良輔, 中村 孝志: 保存療法にて経過観察し得た特発性前骨間神経麻痺、後骨間神経麻痺. 日手会誌.2011
外来医師担当表
学会認定
- 日本整形外科学会専門医研修指定施設
- 日本脊椎脊髄病学会認定専門研修施設
- 日本手外科学会手外科認定研修施設


