外科・消化器外科

食道がん・胃がん
食道がん esophageal cancer
概略

食道は、食べた物が口から胃に入るまでに通る管で、大部分は胸腔内にあります。食道がんは早い段階からリンパ節に転移する傾向があり、また、食道の周囲には重要な臓器が密集しているため、隣接する臓器への浸潤が問題になることも多く、手術に抗がん剤や放射線を組み合わせた『集学的治療』が重要となります。
当科では、治療方針の指標として日本食道学会から出版されている「食道癌診断・治療ガイドライン」に則った治療方法をご提案しています。
食道がんの手術
食道がんの手術は胸で食道を周りのリンパ節と一緒に切除し、お腹の臓器(胃や大腸など)を吊り上げて首で食道とつなぐため、胸とお腹、首の2か所からの操作に加え、頸部(首)の切開も必要になります。
再建に用いる臓器は胃を管状に細くした「胃管」を用いることが一般的ですが、状況によっては大腸や小腸を用いることもあります。
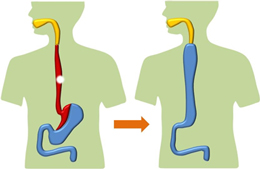
術後は、経過にもよりますが、術後1週目から水を飲んだり食事ができたりするようになり、順調なら術後2~3週間で退院できます。
上述の様に、進行したがん(ステージII、III)に対しては、術前に前もって化学療法を行い、がん細胞の拡がりを抑えた上で手術を行う方針としています。場合によっては、術前に放射線治療を加えることもあります。
また、放射線化学療法を受けて治癒した後に再発した方や治癒が得られなかった方に対し、追加で食道がん切除を行うサルベージ手術も実施しています。
≪食道がん手術件数の年次推移≫
| 年度 | 2016 | 2017 | 2018 | 2019 | 2020 |
|---|---|---|---|---|---|
| 全症例数 | 10 | 14 | 19 | 19 | 17 |
| 胸腔鏡下手術 | 2 | 14 | 19 | 19 | 17 |
| 開胸手術 | 8 | 0 | 0 | 0 | 0 |
胃がん gastric cancer
概略
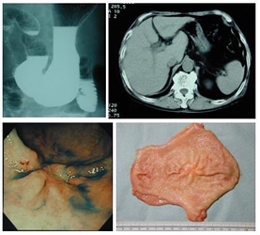
胃がんは日本人が最も罹りやすいがんの一つです。病気の進み具合(進行度)により治療法や治る率が大きく異なるため、胃がんのできた場所や大きさ、周辺への広がり具合、他の臓器に転移しているかどうかなどを把握し、最適な治療法を選ぶ必要があります。胃がんの根治(治りきること)には、手術で胃を切除することが基本ですが、比較的早期に発見されたものであれば、お腹にカメラを入れて行う腹腔鏡手術を選択できますし、より浅いがんであれば胃カメラで削り取る(粘膜下層剥離術)ことも可能です。逆に、ある程度広がったがんで、すぐに切除に行くのが得策でないと判断された場合は、前もって抗がん剤治療でがんの勢いをおとなしくしてから手術を行うこともあります(術前化学療法)。また、進行度に応じて術後に再発を予防する目的で抗がん剤を服用する場合もあります(術後補助化学療法)。

胃がんの治療方針の指標として、日本胃癌学会から「胃癌治療ガイドライン」が出ており、当科でもそれに則った治療方法をご提案しています。当科では毎週火曜日の午後に『胃がん外来』を開設していますので、お気軽にご相談ください。
胃がんの進行度(進み具合)
胃壁の厚さは通常3mmほどで、内側から粘膜、粘膜下層、筋層、漿膜下層、漿膜の5層からなっています。胃がんはこのうち最内層の粘膜から発生します。はじめは粘膜内にとどまっていますが、進行すると次第に深くなっていきます。途中、一部のがん細胞は壁内のリンパ管に入り込んでリンパ節に転移したり、血管に入り込んで肝臓や肺といった遠くの臓器に転移したりします。 一般に、胃がんが深くなると転移を起こしやすくなることから、深さが粘膜下層までで転移の可能性の低い胃がんを早期胃がん、筋層よりも深く転移の可能性が高いと考えられる胃がんを進行胃がんとして取り扱います。
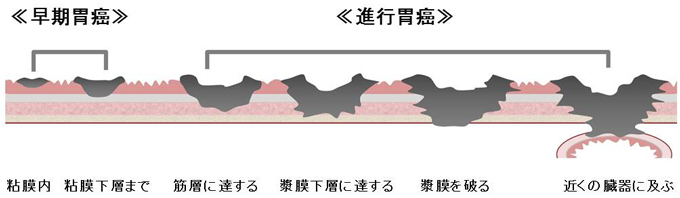
さらに最外層の漿膜を破った胃がんの細胞は、がんの本体から離れて腹腔内を浮遊したのち、他の臓器の表面(腹膜)に種を蒔いたようにくっついて増大します(これを腹膜播種といいます)。また、胃の近くの臓器を巻き込みながら大きくなっていくこと(浸潤といいます)もあります。
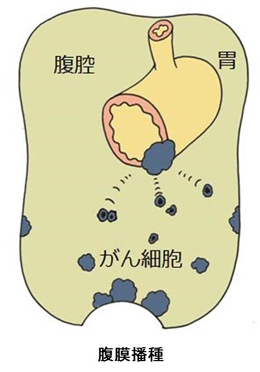
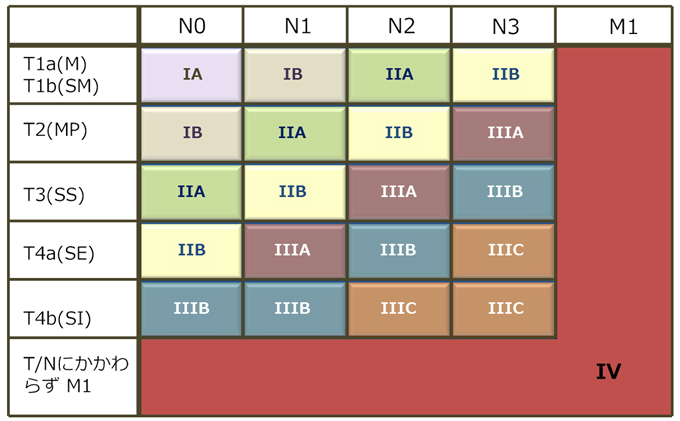
胃がんの進行度はこれら「深さ(深達度)」と「転移の有無」で決まります。日本胃癌学会では下図のようにIA、IB、IIA、IIB、IIIA、IIIB、IIIC、IVの8段階に分類しています。
胃がんの手術 (術式)
胃がんの手術は、①胃の切除、②リンパ節郭清、③再建(つなぎ替え)の3つの要素から成り立ちます。
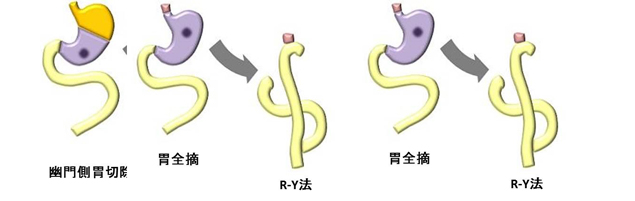
- 胃の切除:がんが胃の中央より下(幽門側)にあるときには下約3分の2を切除します。これを幽門側胃切除といい、胃がんの手術では最も多い方法です。それに対し、がんの範囲がもっと上に広がっている場合には胃を全部切除することになります。これを胃全摘術といいます。ただし早期の上部胃がんであれば、上半分だけを切除して出口側を残す(噴門側胃切除)ことができる場合もあります。
- リンパ節郭清:胃がんはリンパ節に転移しやすいため、術前のCT検査で腫れたリンパ節がないかどうかを入念に調べます。しかし、現状ではある程度の大きさのものでないと描出されないため、 100%正確に把握できるわけではありません。そこで胃がんの手術では、(転移がなさそうだと考えられた方に対しても予防的に)胃のまわりにあるリンパ節を胃本体と一緒に摘出する、という方法をとります。これをリンパ節郭清といいます。がんの進行度と切除術式によって、どこまでリンパ節郭清を行うかを決定します。
- 再建(つなぎ替え):下2/3切除(幽門側胃切除)を行った場合には、残った胃と十二指腸を直接つなぐ方法(B-I法といいます)と、小腸を途中で切って持ち上げて残った胃とつなぐ方法(R-Y法といいます)があります。胃全摘術を行った場合には、小腸を途中で切って持ち上げて食道とつなぐ方法(R-Y法)でつなぎ直します。
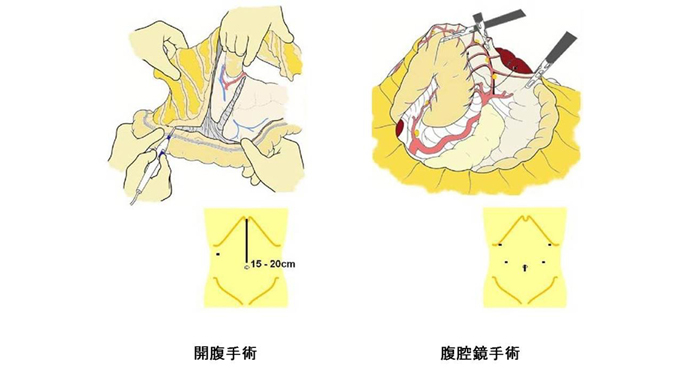
手術方法 ― 開腹手術と腹腔鏡手術
従来、胃の手術は上腹部に15~20cmの皮膚切開をおき、外科医が直接見て触りながら行ってきました。これを「開腹手術」といいます。
それに対し近年、お腹にあけた小さな穴からカメラを挿入し、内部の様子をテレビモニターに映し出しながら、専用に作られた手術器具で操作を行う、「腹腔鏡手術」が普及してきました。この方法は傷が小さくてすむため痛みが少なく、術後の回復も早いという利点があります。しかもカメラで細部を拡大しながら操作を行えるため、外科医は精緻で出血の少ない手術ができます。当科では、日本内視鏡外科学会技術認定医が在籍し、比較的早期のがんでリンパ節転移の可能性の少ない症例を中心に、安全で負担の少ない手術を提供しています。
当科の治療方針
- 早胃がんに対しては、患者さんの体にかかる負担の少ない腹腔鏡手術を行います。
- 進行がんに対しては、開腹手術を基本としますが、病変や患者さんの身体状況に応じて、ご相談の上、腹腔鏡手術をさせていただくことも可能です。
- 手術のみで取りきること(根治)が難しいと判断される場合、具体的には、胃から離れたリンパ節への転移や腹膜播種がある場合などは、抗がん剤治療を行い、根治手術が望めそうな状況になれば手術治療に進みます。その際、あらかじめ転移の有無を診断するために、全身麻酔下の腹腔鏡検査で直接おなかの中を観察させていただくこともあります。
- 発見された時点で既に遠くの臓器に転移していて切除不能な場合や再発の場合には、抗がん剤治療を行い、生活の質を良好に保ちながらできるだけ長期間過ごしていただけるよう治療にあたります。
クリニカルパス
クリニカルパスとは、入院から手術、退院に至るまでの医療行為を順序立てて示した行程表です。患者さんにお渡しするクリニカルパスには、入院中に受ける検査や手術の予定に加え、いつから食事が取れかとか、いつから入浴できるかといった入院生活の基本的なことまで詳しく説明されています。また退院日の予定もわかるため、その後の計画も早くから立てることができます。
当科では、幽門側胃切除術では術後3日目から、胃全摘術では術後4日目から食事が始まり、7日から10日で退院できるようなクリニカルパスを用いています。
地域がん診療連携パス
当科では、がん患者さんの術後に継続的で質の高い医療を提供できるよう、かかりつけ(紹介元)の先生と連携のもと治療・経過観察を行っています。連携診療をスムーズに行うため、手術後5年までの診察・検査を実施していくための冊子をお渡ししています。手術の結果や治療経過、また、かかりつけ医での診察・検査結果などの患者さんの情報を共有しながら診療にあたらせていただきますので、来院時には必ずこの冊子をお持ち下さい。
外来化学療法室
当院は、通院患者さんが「より快適に、より安全に」化学療法(抗がん剤治療)を受けていただける外来化学療法室を完備しています。リクライニングチェア10台とベッド5床に抗がん剤の調製室を備えた静かな空間をご用意しており、薬剤師と、がん化学療法看護認定看護師を含む専任の看護師が常駐しています。
≪胃がん手術件数の年次推移≫
| 年度 | 2016 | 2017 | 2018 | 2019 | 2020 |
|---|---|---|---|---|---|
| 全症例数 | 65 | 80 | 74 | 89 | 77 |
| 腹腔鏡下手術 (うちロボット手術) |
19 | 66 | 70(15) | 89(21) | 77(19) |
| 開腹手術 | 46 | 14 | 4 | 0 | 0 |
大腸がん
当科では、大腸(結腸・直腸)のさまざまな疾患に対して外科治療を行っております。
- 良性疾患に伴う大腸の狭窄(狭くなる)や腸閉塞、大腸の穿孔(穴が開く)と続発する腹膜炎などに対して、緊急手術を含めた外科治療を施行しています。
- また当科での主な業務となっているのは、悪性疾患(結腸癌、直腸癌)に対する外科的切除であり、術前および再発などに対する化学療法(抗がん剤療法)や放射線療法と連続的に一体化した治療(集学的治療)を行っております。
当科で手術を受けて頂く方の大半は大腸癌であり、当科での手術件数と手術成績を示します。
当科大腸癌手術実績
| 年度 | 2016 | 2017 | 2018 | 2019 | 2020 | |
|---|---|---|---|---|---|---|
| 結 腸 が ん |
全症例数 | 121 | 96 | 94 | 96 | 121 |
| 腹腔鏡下手術 | 56 | 73 | 74 | 71 | 79 | |
| 開腹手術 | 65 | 23 | 20 | 25 | 42 | |
| 直 腸 が ん |
全症例数 | 43 | 61 | 41 | 51 | 34 |
| 腹腔鏡下手術 (うちロボット手術) |
23 | 46 | 34(2) | 37(26) | 27(16) | |
| 開腹手術 | 20 | 15 | 7 | 14 | 7 | |
当科大腸癌手術成績
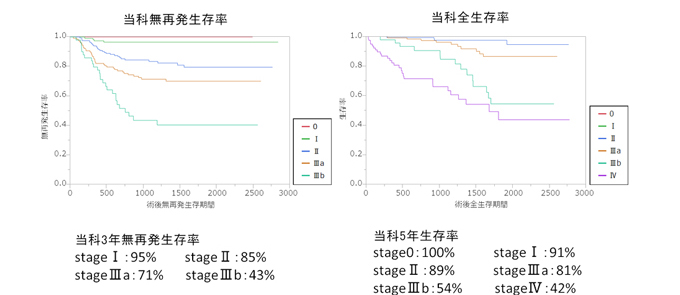
当科で最も治療を受けていただく頻度が高い大腸癌について
はじめに
「大腸癌かどうか心配」「大腸癌と診断されたけどどうしよう・・・」など、大腸癌にまつわるさまざまな不安や心配をお持ちの方も少なくないと存じます。確かに、放置すれば生命にかかわる疾患であることに違いはありません。しかし、検査機器や手術手技、化学療法(抗癌剤)などの進歩により、近年治療成績は大きく改善されています。進行して遠隔転移を認める状態で発見されたとしても、切除できる状態であれば根治の可能性も充分にあります。大腸癌が心配になったり、大腸癌の診断を受けた場合、かかりつけ主治医の先生等とご相談の上、まずは専門的な医療機関を受診されることを強くお勧めします。
大腸(結腸・直腸)とは
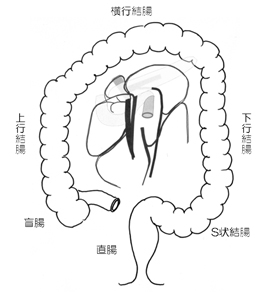
大腸は消化管の終末に位置し、食物が消化吸収された残りの内容物から水分を再吸収して大便にする臓器です。大腸菌や乳酸菌などの腸内細菌のちからで、食物繊維の分解や感染予防の働きもしています。
おなかの右下(へそと腰骨の間)にある盲腸から始まり、上行結腸、横行結腸、下行結腸、S状結腸と続き、腹壁を貫いて肛門に達する約15cmの真っすぐな部分が直腸です。
大腸癌とは
大腸に発生する固形の腫瘍(できもの)で、大腸粘膜の細胞から発生します。粘膜の表面から発生し、大きくなりながら大腸の壁に次第に深く侵入していきます(浸潤)。大腸の壁を壊しながら大きくなるため、経過中に出血して便に血が混ざったり(貧血、下血)、腸管が狭くなって便の通過が悪くなったり(便秘、腸閉塞:イレウス)します。増悪する際にリンパ組織や血管内に癌細胞が侵入し、肝臓、肺などの離れた臓器に転移(遠隔転移)をきたすことがあります。このように浸潤や転移といった性質をもち、全身に拡がって様々な症状をきたす病変を「悪性の腫瘍=癌」と呼んでいます。
大腸癌の症状
- #血便、下血(便に血が混ざる)
- #下痢と便秘の繰り返し、便が細い、便が残る感じ(便通異常)
- #おなかが張る、腹痛、嘔吐(通過障害)
- #原因不明の体重減少や極度の疲労
などがあります。
血便は、痔(ぢ)などの良性疾患でも同じ症状なので、早めに消化器科、胃腸科、肛門科などを受診することが早期発見につながります。
大腸癌の病期(ステージ)
0期(上皮内)
0期では、異常な細胞が結腸壁の粘膜(最も内側の層)内のみ(M)にみられます。0期は上皮内癌とも呼ばれています。
I期(局所限局)
I期では、がんが結腸壁の粘膜に形成され、粘膜下組織(粘膜の外側にある組織)まで(SM)拡がります。さらに外側の結腸壁の筋肉層にまで(MP)拡がる病変もⅠ期です。
II期(局所進展)
癌病巣が結腸壁の筋層を貫通して結腸壁の漿膜(最も外側の層)に拡がったり(SS、A)、さらにそれを超えて隣接する組織や臓器に拡がった(SE、SI、AI)場合がⅡ期です。
III期(リンパ節転移)
Ⅲ期は、癌の周囲への深達度によらず、癌組織がすでに隣接のリンパ節に拡がっているか、がん細胞がリンパ節付近の組織に形成された状態です。転移リンパ節が3個以下ならⅢa、4個以上ならⅢbとなります。
IV期(遠隔臓器転移)
肝臓、肺、卵巣、骨など大腸に近くない臓器にまで拡がったり、腹腔内に癌細胞がばらまかれるように拡がった場合(腹膜播種)はⅣ期となります。
大腸癌の検査
〈直腸指診〉届く範囲なら、肛門から指で触診です。
〈便潜血検査〉便中に血液があるかを顕微鏡下で調べます。大腸癌検診でも行われます。
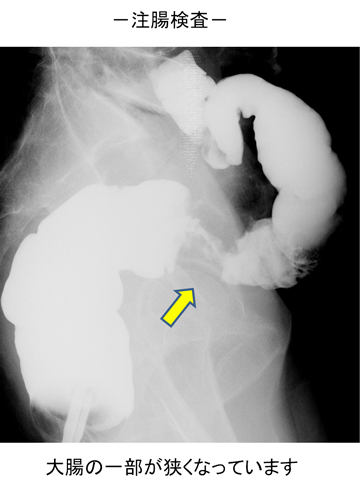
〈注腸検査〉肛門から造影剤を投入してレントゲン撮影です。
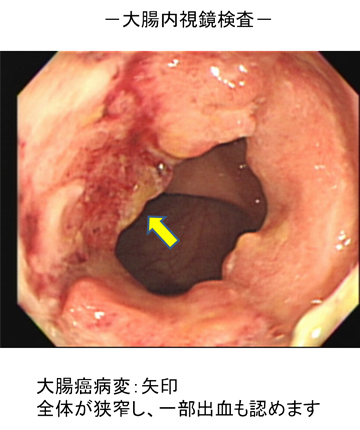
〈大腸内視鏡検査〉肛門から内視鏡を挿入し、大腸の内腔を直接観察します。組織片やポリープを採取して検査したり、病変を切除したりすることも可能です。
〈生検〉内視鏡検査で採取された細胞や組織を、顕微鏡下でがんの徴候があるかどうか病理医が調べます。組織生検検査をもって確定診断とされることがほとんどです。
〈CT、MRI〉X線または核磁気共鳴を利用し体腔の断層撮影を行います。造影剤が使用されることもあります。病変の周囲への拡がりや遠隔転移の検索に用います。
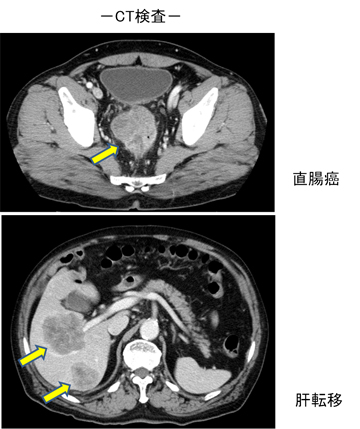
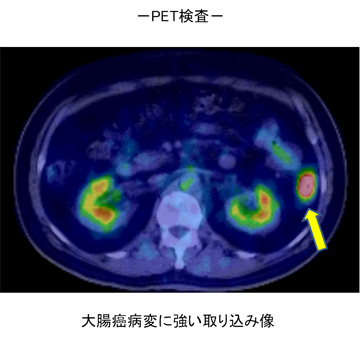
〈PET(陽電子放射断層撮影法)〉悪性腫瘍細胞の存在診断を全身的に行います。少量の放射性グルコース(糖)を静脈内に注入し、グルコースが体内で利用されている部分の像を撮影します。悪性腫瘍は正常細胞よりグルコースをより多く吸収することから、より明るく撮像されます。
大腸癌の治療
以下のような治療があります。
手術療法(外科的に病変を切除)
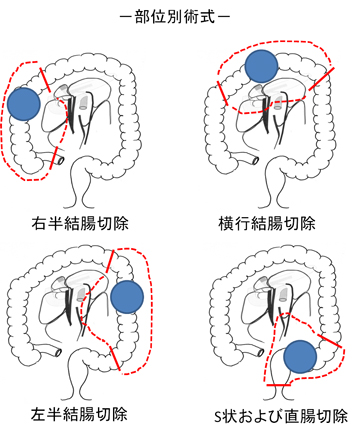
大腸癌の治療の基本は、手術による切除です。癌を含めた腸管と周囲のリンパ節(腸間膜という脂肪組織の中に血管やリンパ管と一緒に存在しています)を切除します。癌が周囲の臓器に浸潤している場合には、それらの臓器も一緒に切除します。
癌の位置により、切除する腸管の範囲が異なります。
基本的には、切除した後は断端同士を吻合(つなぎ合わせる)します。しかし、腫瘍の部位や腸管の長さなどによっては吻合できず人工肛門を造設せざるを得ない場合があります。
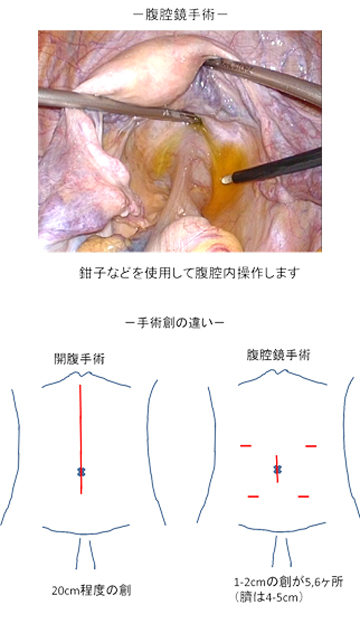
当科では、大腸癌切除術に対し、開腹手術に加え腹腔鏡手術を積極的に導入し、また、直腸癌ではさらにロボット(daVinci)支援下の手術を取り入れています。
開腹手術は、通常20cm以上の傷です。
腹腔鏡手術は、5か所の小さな傷(1か所は4~5cm、それ以外は1~2cm)から細い筒(トロッカーといいます)を挿入して、二酸化炭素でおなかを膨らませて、カメラや腹腔鏡専用の器械を入れて手術を行います。
腹腔鏡手術のメリットは傷が小さく癒着が起こりにくいこと、痛みが軽いこと、排ガスが早いことが挙げられます。逆に、デメリットは手術時間が長くなること(開腹手術より1~2時間長くなります)、心臓や肺に持病がある場合は悪化する可能性があること、腫瘍の進行度合いや癒着のために途中で開腹に変更することが挙げられます。腹腔鏡手術が可能かどうかは、主治医にお問い合わせください。
手術から退院までの期間は7日間(入院期間は10日間)前後です。手術後に食事制限は特にありませんが、食べすぎには十分注意して、消化のよい食品、バランスのよい食事を心がけ、アルコールは飲み過ぎないようにしてください。手術の合併症として、出血、疼痛、感染、他の臓器障害(脳梗塞や脳出血、肺炎、心筋梗塞、腎不全など)やお薬に対するアレルギーなどに加えて、大腸癌の手術に特徴的なものとして、
〈縫合不全〉縫い合わせた腸管の断端同士がくっつかず、便がもれて腹膜炎になります。程度によっては再手術や人工肛門の造設が必要になります。
〈腸閉塞〉術後、おならや便が出なくなり、吐き気を催したり吐くことがあります。手術で腸の動きが鈍くなることや、傷に腸が癒着することで内腔が狭くなることが原因となります。鼻から管を通したり、再手術が必要になることがあります。
化学療法(抗癌剤による治療)
大腸癌治療において、抗癌剤の果たす役割は年々大きくなっています。使用される抗癌剤の種類は増えており、数種類の薬剤が併用されることもしばしばです。入院しなくても、通院で実施可能な投与法も多く、治療成績は年々向上の傾向にあります。
「手術で切除しきれない」、「手術後に再発した」などの場合が抗癌剤治療の対象となります。主に以下の薬剤が使用されます。
5FU (5FU、UFT、ゼローダ、S-1など)
オキサリプラチン (エルプラット)
CPT-11 (カンプト)
ロイコボリン (アイソボリン、ユーゼル)
などです。併用組み合わせによってさまざまな名称で呼ばれ、FOLFOX(5FU+アイソボリン+エルプラット)、FOLFIRI(5FU+アイソボリン+カンプト)、SOX(S-1+エルプラット)などがあります。
現在、化学療法のみで大腸癌を根本的に治すことは困難です。また、抗がん剤の効果には個人差がありますので、投与量や期間は人によって様々です。しかし、多くの場合、癌の悪化を遅らせることが可能です。効果があまりなかった場合は、抗癌剤を変えて治療継続したり、放射線療法を併用します。効果があって切除可能なまでに縮小した場合は、手術療法が併用され、根治切除が可能となる場合もあります。
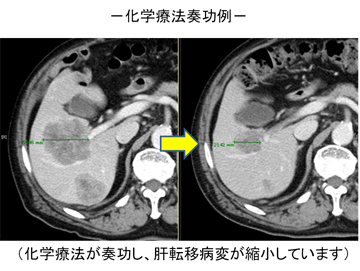
一方で、抗がん剤には副作用も伴います。抗がん剤はがん細胞だけでなく正常な細胞にもダメージを与えるからです。抗がん剤の副作用には個人差があり、副作用の程度によっては治療を中断せざるを得ない場合もあります。強い副作用が生じた場合には抗がん剤の変更や減量・中止を行い、個人にあった抗がん剤治療を選択します。近年は副作用に対する治療や工夫も年々進歩していており、安全に化学療法を続けることができるようになってきています。現在治療を受けておられる方は、何かおかしいと思ったらすぐに主治医に相談してください。
放射線療法
直腸癌の術前や術後の補助療法として、あるいは、再発や転移した大腸癌の治療を目的としています。また、癌病変の痛みを和らげる目的で行われることもあります。放射線照射単独で行われるより、抗癌剤による化学療法と組み合わせて行われることがしばしばあります。
分子標的治療
癌細胞に特有または癌細胞に多く存在する分子構造を標的にする治療です。癌に特異的な分子構造を識別したり攻撃する薬剤やモノクローナル抗体を投与します。ベバシズマブ、セツキシマブ、パニツムマブ、レゴラフェニブなどが、抗癌剤と併用または単独で使用されます。
緩和治療
癌病変やその治療によって生じる、疼痛、嘔気嘔吐、倦怠感などの諸症状を和らげ、生活の質を保つ治療です。痛みに対しては適正な管理の元で、麻薬などを使用することもしばしばあります。担当主治医のみでなく、緩和医療の専門医も加わり、比較的早い時期から癌の治療に並行して症状緩和の治療が施行されるようになってきています。
再発の可能性
大腸癌の治療の原則は、手術で病変を完全に切除することです。しかし、手術では目に見える病変を切除する事はできても、目に見えない小さな癌細胞は見えないので術中に確認はできません。したがって、小さな癌細胞は体内に残っている可能性があります。もし小さな癌細胞が残っていた場合、それが手術後に目に見えるまで大きくなることを「再発」といいます。
大腸がんの再発には、以下のようなパターンがあります。
1. 局所再発
癌がもともとあった部位の近く(局所)に起こる再発です。もとの病変近くに小さな癌細胞が残っていたためと考えられます。
2. 遠隔転移
残った小さな癌細胞が、リンパ節や肝臓、肺、骨、脳などの離れた臓器に飛び火して大きくなることを「遠隔転移」といいます。大腸がんの遠隔転移で多くみられる部位は、肝臓や肺です。これらは、肝臓から発生する肝がんや、肺から発生する肺がんとは区別され、あくまで大腸がんとして治療します。
3. 腹膜播種(ふくまくはしゅ)
大腸の外側の表面を覆う膜を腹膜といいます。大腸にできたがんの細胞が腹膜にこぼれると、腹部のいたるところに癌細胞が散らばるように拡がります。その細胞の一部が目に見えるまでに大きくなると、腹膜のあちこちに種をまいたような再発がおこり、腹膜播種と呼ばれます。
手術後の再発予防
術後再発の可能性を低くするために、手術で病変を切除したにもかかわらず、手術の後に抗がん剤を使用する治療を「術後補助化学療法(=アジュバント療法)」といいます。
術後補助化学療法を行うことが推奨されるのは、再発の可能性が高い(ステージ)Ⅲ期の患者さんです。また、ステージⅡの患者さんであっても、再発の可能性が高いと判断される場合には、術後補助化学療法を行ったほうがよいというのが、今の一般的な考え方です。
手術後の通院
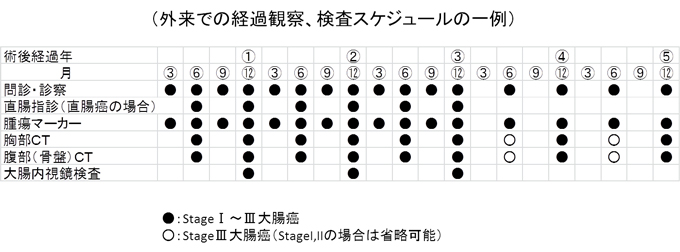
再発を早期に発見し、治療を開始するためには、定期的に通院し検査を行うことが大切です。大腸がんの再発は、ほとんどの場合、手術から5年以内に起こるといわれています。そのため、手術の後5年間は、定期的に検査を受けるのが一般的です。定期検査では、血液検査、CTやMRI、内視鏡検査などが用いられます。検査の間隔は、種類にもよりますが、通常、手術を終えて3年は3~6ヵ月に1度、それ以降5年目まではおよそ半年に1度です。
肝胆膵がん

Ⅰ)肝胆膵がんに対する積極的な取り組みについて
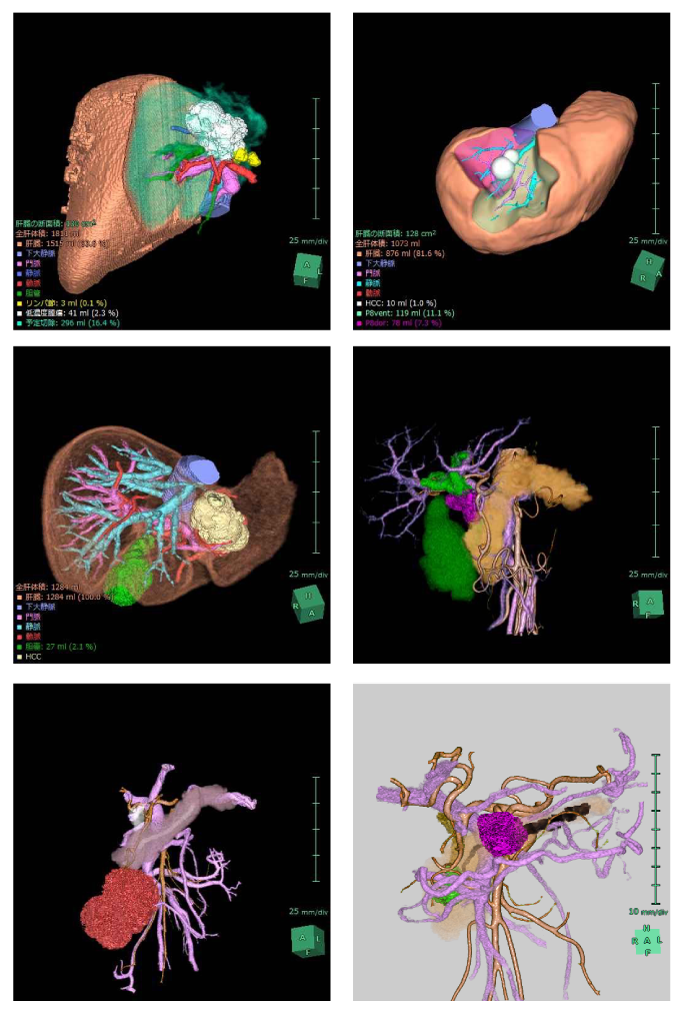
1:3D画像シミュレーション
2012年からCT画像を3D再構築し手術シミュレーションを行うことで、手術の質を向上させております。
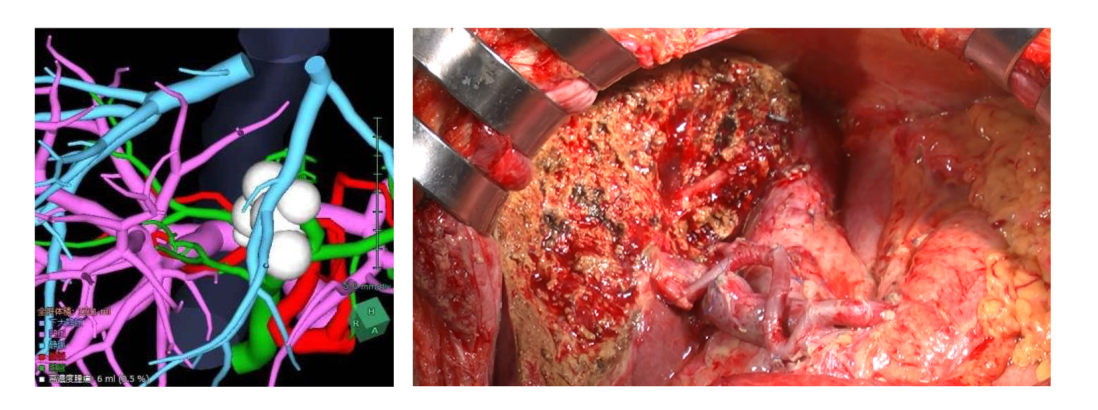
2:肝門部領域胆管がんの高度戦略的な治療
2015年第115回日本外科学会シンポジウムにおいて「左側肝切除の胆管切離限界点を超えて」という表題で発表も致しました。大学病院やがんセンター以外で選出された一般病院施設は当科のみです。通常の限界を超えるような症例でも手術戦略次第では切除可能となる場合があります。
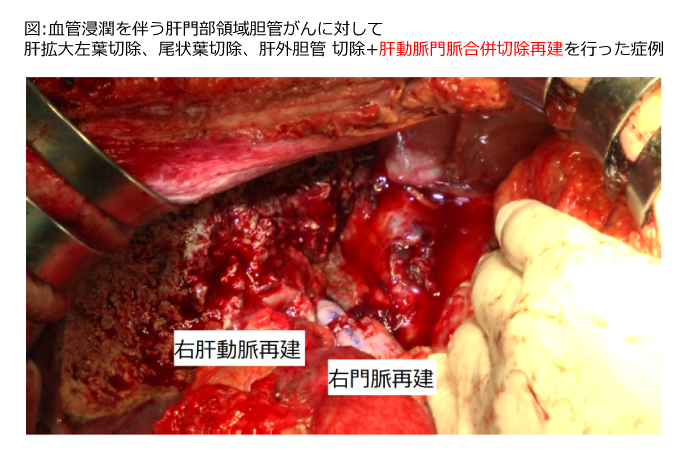
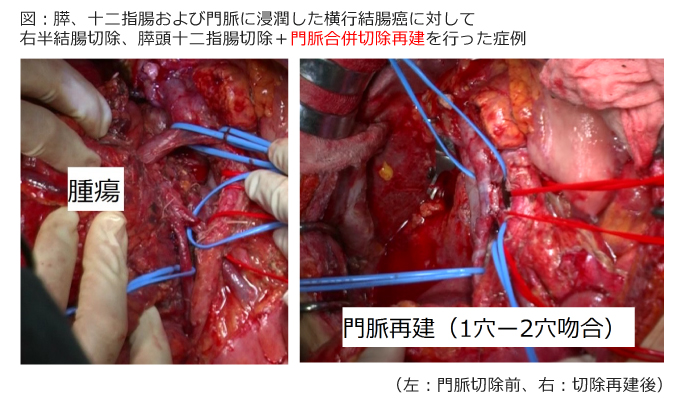
3:血管合併切除再建
肝動脈、門脈といった重要な血管をがんが侵している場合は、同時に肝動脈や門脈を切除し、血管をつなぎ合わせます。他施設で手術不能と診断された場合でも当科で手術できる可能性はあります。
4:安全な膵頭十二指腸切除
膵頭十二指腸切除術は膵臓や胆管などのがんに対して行われる一般的な手術法です。当科では膵頭十二指腸切除の後にはドレーンと呼ばれるチューブをおなかの中に数本留置し、退院までの安全性の向上に努めています。当科の手術後の管理は非常に慎重です。
近年でも膵頭十二指腸切除の手術関連死亡率は2%程度と言われておりますが、当院で過去5年間(2010年4月~2015年3月末)に施行した膵頭十二指腸切除55例に関して手術関連死亡率は0%でした。
Ⅱ)各疾患について
1:肝臓
肝臓がんは、『原発性肝がん』と『転移性肝がん』に分けられます。さらに『原発性肝がん』は肝細胞から発生する肝細胞がんと肝臓内の胆管から発生する肝内胆管がんに分けられます。『転移性肝がん』は他の臓器に由来の腫瘍が肝臓に転移してできた腫瘍です。
A. 原発性肝がん
一般的に肝がんと言っているものは肝細胞癌のことです。治療法として、手術、ラジオ波焼灼術、肝動脈塞栓術、化学療法などいろいろな選択枝がありますが、腫瘍の種類、大きさや場所、肝臓の状態によって最適な治療が異なります。当科では手術を行っており、その他の治療は主に消化器内科で行っております。
B. 転移性肝がん
手術の適応となるのは主に大腸がんによる転移性肝がんです。場合によっては胃がんや乳がんの肝転移を切除することもあります。肝臓に転移した場合でも可能な限り手術により切除します。化学療法と手術を組み合わせて治療することで、治療前に肝臓の8割近くを癌に侵されている場合でも、切除できる場合があります。
肝臓がんの手術
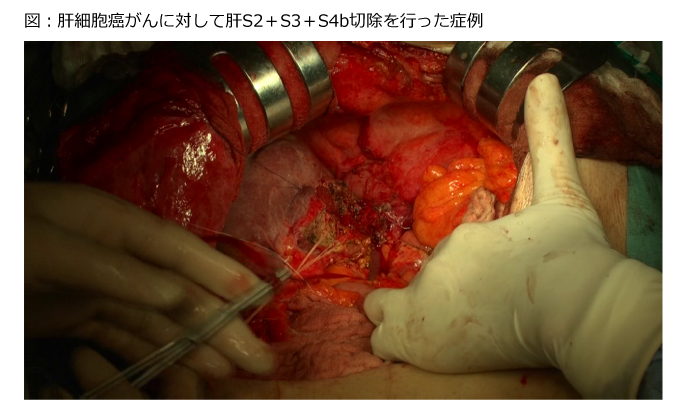
肝臓は肝臓内の血管走行に基づいて8つの亜区域(S1~S8)に分けられます
〈系統的肝切除〉8個の亜区域のうち1個以上を、正確に、切除します。5個以上の亜区域をまとめて同時に切除することもあります。
〈非系統的肝切除〉いわゆる肝部分切除のことです。腫瘍の大きさに応じて部分的に肝臓を切除します。多くの場合、亜区域よりも小さな切除となります。また一度に数か所切除する場合があります。
2:胆道
胆道がんには胆管がん、胆嚢がん、十二指腸乳頭部がんがあります。胆道がんの治療には手術、放射線療法、化学療法などがありますが、完全な治癒を目指せる可能性が最も高い治療は手術です。いずれのがんも進行すると黄疸を発症し、全身が黄色くなります。黄疸がある場合は手術の前に消化器内科と協力して胆道内にチューブを留置することで、黄疸を改善させてから手術を行います。
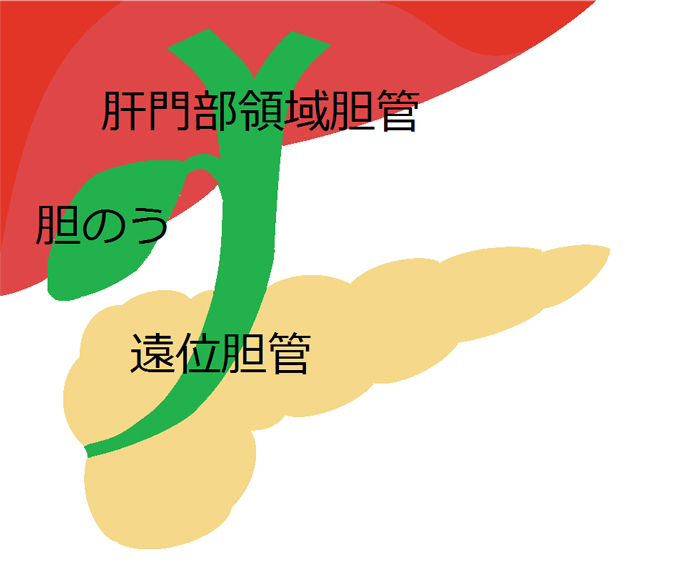
A. 胆管がん
胆管がんは肝門部領域胆管がんと遠位胆管がんに分けられます。胆管がんの手術は切除と再建の2つの技術を要します。切除はがんをリンパ節や周囲の臓器とともに取り除くこと、再建は切除後に残った臓器から出る消化液(胆汁や膵液など)の流れを新たに作ること、です。
胆管がんの手術
〈肝門部領域胆管がん〉肝切除を伴う肝外胆管切除および胆道再建
〈遠位胆管がん〉膵頭十二指腸切除
なお、肝門部領域胆管と遠位胆管の両方をがんに侵された場合は肝切除+膵頭十二指腸切除+肝外胆管切除および胆道再建となります。
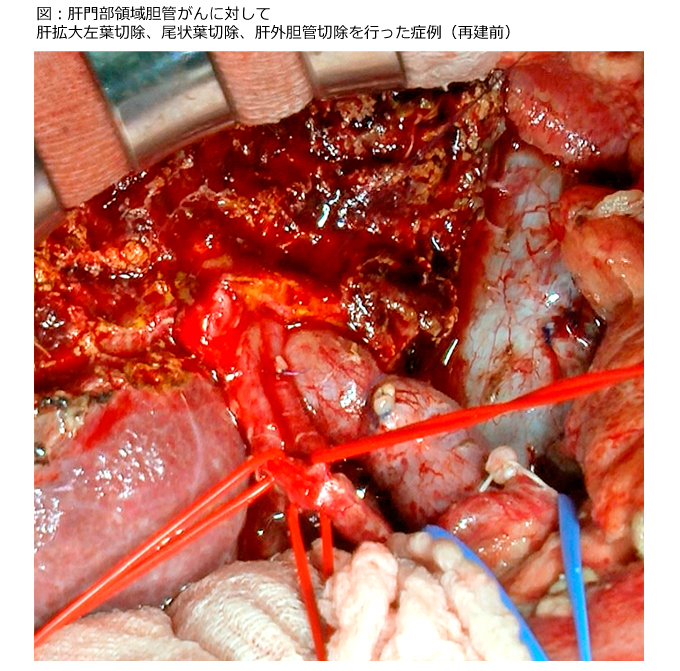
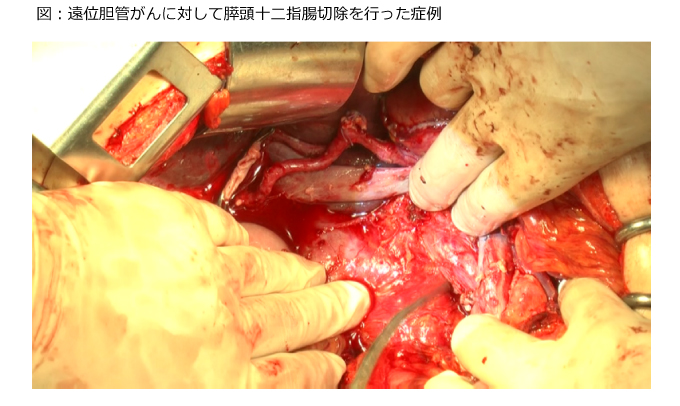
B. 胆のうがん
胆嚢がんの手術は、がんの進行度と、がんの位置により手術方法が変わります。早期がんの場合は胆のう摘出のみで治癒となることもあります。進行がんの場合はがんの位置により、胆管切除、肝切除を伴う胆管切除および胆道再建、肝切除+膵頭十二指腸切除+胆管切除および胆道再建、などと様々に変化します。
C. 十二指腸乳頭部がん
胆道の終着点というべき十二指腸乳頭部にできたがんです。手術は膵頭十二指腸切除となります。
3:膵臓
膵臓は頭部、体部、尾部の3つの区域に分けられます。

A. 膵臓がん
膵臓がんの治療には手術、放射線療法、化学療法などがありますが、完全な治癒を目指せる可能性が最も高い治療は手術です。手術前や手術後に化学療法や放射線を組み合わせる場合があります。
膵臓がんの手術
〈膵頭部のがん〉膵頭十二指腸切除
〈膵尾部のがん〉尾側膵切除(脾臓も同時切除)
〈膵体部のがん〉膵全摘あるいは膵頭十二指腸切除あるいは尾側膵切除

B. 膵臓のその他の病気
腫瘍性膵のう胞
腫瘍性膵のう胞は腫瘍によりのう胞と呼ばれる袋をつくる病気です。腫瘍性膵のう胞を生じる病気には膵管内乳頭粘液性腫瘍(IPMN)、粘液性のう胞腫瘍(MCN)、漿液性のう胞腫瘍(SCN)などがあります。これらは良性の場合もあれば悪性(がん)の場合もあります。良性のものが段階的に悪性化(がん化)するとも言われておりますので、患者さんごとに手術するかしないかを検討していく必要があります。
神経内分泌腫瘍(NET)
膵臓の内分泌細胞由来の腫瘍です。内分泌細胞にはインスリンを産生するものやグルカゴンを産生するものなどがあります。ホルモン症状があるものを機能性神経内分泌腫瘍、ホルモン症状がないものを非機能性内分泌腫瘍と呼びます。機能性のものにはインスリノーマ、グルカゴノーマなどが含まれます。神経内分泌腫瘍の治療は基本的には手術で切除することです。腫瘍の位置、大きさにより、膵全摘、膵頭十二指腸切除、尾側膵切除を行います。肝臓に転移がある場合でも切除可能であれば肝臓の転移巣とともに切除します。


