呼吸器外科

呼吸器外科
概要と特色
2015年に県立尼崎総合医療センターに移行し、患者数の増加に伴い手術数も年々増え、予定手術を行っている間に胸部外傷などの緊急手術や、条件が合えば気胸発症日当日に緊急手術ができるようになりました。2023年の5月以後コロナでの従来の制限が解除され、救急病棟に空きがあれば緊急手術対応ができる体制に回復しています。
当科では肺癌に限らず、縦隔腫瘍・膿胸・気胸症例にも対応しており、大開胸から小開胸、3port-VATS、ロボット手術、単孔式手術まで様々な手術が行える体制をとっております。昨年よりロボット手術用の機種が2台体制となり、各科でフル稼働できるようになりました。全ての症例でロボット手術や単孔式の手術が可能ではありませんが患者さん病状(画像診断含む)や既往歴、手術歴などから判断して適応を決めるようにしています。手術に関してのご質問は外来担当医師にお尋ねください。
対象疾患

科長ご挨拶

患者さんへ
「自分や自分の家族が病気になった時に受けたい医療」を目指しています。胸部の胸壁や肺、縦隔にある病変に対して外科的なアプローチを用いた治療が中心です。手術は初めてという方も多く、術前術後の不安や心配ごとが軽減できるよう患者さんやご家族が納得できるような説明を心がけています。外来も毎日行っており、気になることがありましたらお気軽に相談下さい。
手術は肺癌や縦隔腫瘍などに対する予定手術が中心ですが、胸部外傷や気胸に対する緊急手術も積極的に行っています。当科ではロボット手術。小さな傷口一か所から行う単孔式手術などの最先端の手術に加え従来から3port-VATS、開胸での手術が可能です。引き続き安全で確実な手術に心がけ、患者さんに満足してもらえるよう心がけていきます。今年度は全身麻酔322例、肺癌151例、気胸60例、膿胸24例とコロナ前の手術数まで戻ってきています。胸腔鏡下の手術285例中、ロボットは13例、単孔式手術は18例でした。その他縦隔腫瘍は15例、膿胸は24例、気胸+血気胸は63例でした。
地域医療機関の先生方へ
常日頃より大変お世話になっております。2015年7月に新病院が開院して以来地域の先生方のご協力も有り順調に診療に励んでまいりましたが、今年7月に10年を迎えます。悪性腫瘍に関しましては、診断から1ヶ月以内の手術が行えるよう配慮しています。気胸などの良性疾患では、麻酔科やICUの協力も有り緊急手術が可能であれば入院当日の手術も心がけています。
また高齢者の肺癌患者さんも年々増加しております。高齢者の方は肺気腫などの肺疾患、糖尿病や心疾患などの合併症を伴う生活習慣病患者さんが多いのも特徴で、術前術後の吸入、血糖コントロールや抗凝固薬の服用中止が術前に必要になる方など、我々呼吸器外科だけでは不十分であり呼吸器内科をはじめ他科との連携が緊密にできる点が我々にとっても心強く安心できます。
肺癌の術後に早期がんと診断された場合は-地域連携パス-を積極的に利用しかかりつけ医の先生方との併診よる術後のフォローアップを積極的に推進していますのでよろしくお願い申し上げます。
日々の臨床の中で手術に迷う症例や難しいと思われる症例についても積極的に取り組んでまいりたいと思いますので、御紹介いただければ幸甚です。
対象疾患

主な疾患について
1)肺がんについて
2019年時点での統計では、肺がんは数あるがんの中で最も死亡者数が多いがんであり、男性では1位、女性では大腸がんに次いで2位となっています。肺がんが発生するのは毛細血管やリンパ管が豊富にある肺組織ですので、容易に血管内・リンパ管内に浸潤していくことが特徴です。
このため、大きくなるまで放置しておくと、血流やリンパ流を介した転移が起こりやすく、手術では切除不能となる可能性が高く、手術をしても再発が生じやすいということになります。
逆に言えば、がんが小さいうちに見つかった場合は手術での根治の可能性が高く、当院でも手術後に5年以上再発が無く過ごしておられる患者さんも沢山おられます。
昨今は治療法も目覚ましく発展し、新薬の台頭による化学療法や放射線療法でがんに対して著明な効果を来す場合も多くありますが、薬物に対して耐性を獲得する可能性があり、大きさが小さくなっても完全に根絶できたかどうかは画像の上ではわかりません。
その点、現代の西洋医学では肺がん(特に非小細胞肺がんという組織型においては)に対する最も標準的かつ、根治的な治療は肺切除術であるということが知られています。当科では肺がんの標準術式である肺葉切除術を中心に積極的に行っております。
肺がんの術後、早期がんと診断された場合は術後かかりつけ医の先生を決めて、その先生と外来併診による術後のフォローアップのための-地域連携パス-を積極的に推進しています。引き続きご協力よろしくお願い申し上げます。
兵庫県地域連携クリティカルパスについては下記ホームページをご参照ください。
2)転移性肺腫瘍について
転移性肺腫瘍:転移性肺腫瘍は、他の臓器の癌が肺に転移したものを言います。肺以外の臓器に転移が無く、その数も数個程度である場合には手術や放射線療法などの局所治療を行う場合があります。大腸がん、骨肉腫、子宮がん、腎臓がん、乳がん、、頭頸部がん、などがあります。昨年度は乳がん、大腸がん、上咽頭癌などの転移性肺腫瘍に対して25例の手術を施行しました。(表2)
3)気胸について
当科では気胸の管理全般を行っています。難治性気胸で手術困難症例の近隣病院。医院からの紹介も多く積極的に受け入れています。手術が必要な場合はできるだけ早期の手術を心がけており、入院当日の手術も条件が整えば積極的に行っています。“気胸”とは胸腔と呼ばれる肺が収まる空間に空気が入ったときに起こる病気です。空気の胸腔内への流入が少ない軽症の気胸であれば、自然治癒することもありますが、沢山の空気が入ってしまった重症の気胸であれば、肺だけでなく心臓も圧迫してしまい、体に血液を送る働きが弱ってしまうため、命を脅かす危険性もありますので、重症例は速やかに胸腔内の空気を外に出す処置が必要です。
気胸になりやすい人の特徴
- 背が高くて細い10~30歳の男性に多いと言われています。これらの人々肺の病気が無くても気胸になりやすいと言えます。
- 肺の病気がもともとある人です。例えば、重喫煙による肺気腫や慢性気管支炎、肺炎や肺結核、肺がん、多発性硬化症、気管支喘息、珪肺症を持病に持っている人は気胸になりやすいといえます。喫煙者やマルファン症候群などの先天性疾患に罹患している場合も同様です。
- 激しくぶつかるスポーツをしたときなど、胸部に強い打撃を受けた場合。気圧の変動が激しい環境にいた場合も気胸の可能性を高めます。
- 全身麻酔下手術や人工呼吸器での呼吸補助を受けた後も気胸を発症する可能性が上がると言えます。
気胸を疑うのはどのような時でしょうか。
上記の条件を持つ方に下記の症状がある場合には気胸の可能性があります。
- 片方の胸が断続的に痛い
- 息切れや呼吸困難(場合によって冷や汗を伴う)
- 胸が締め付けられるような痛み
- 心臓のリズムが早く打つ、脈が早い
- 唇が青くなったり。顔色が青白くなる
気胸の診断は胸部レントゲン写真および胸部CTで主に行い、偶然見つかることもあります。治療方法は大きく分けて3通りあります。
- 経過観察:軽症の場合、胸部レントゲン写真を頻回にチェックし、自然治癒を期待します。
- 胸腔ドレナージ:中等症~重症例は速やかに胸腔内の空気を外に逃がす必要があるため局所麻酔の後、胸腔内に管を挿入する処置を行います。
- 手術:重症例、再発の可能性が高い症例については手術をお勧めすることがあります。全身麻酔で気胸の原因となった肺の一部を切除するなどの処置を行って治癒および再発予防の効果を期待します。
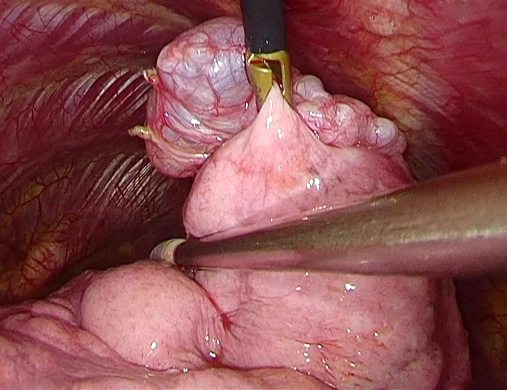
写真は気胸に対して胸腔鏡を使用した手術中の画像です。写真上部に見える風船のようなものをブラと言い、肺の組織が弱くなった気胸の原因となりうる、切除が望ましい病変です。ブラを切除し、気胸の原因を取り除きました。
4)縦隔腫瘍について
当院では縦隔に発生する腫瘍や病変に対する手術も行っております。縦隔とは左右の肺に挟まれた空間であり、背側は脊椎、腹側は胸骨で境界されます。
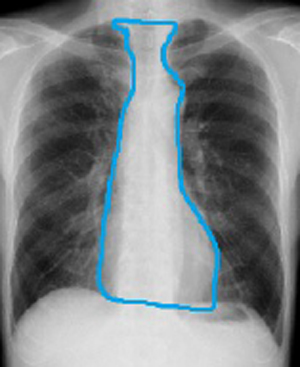
縦隔には大血管、心臓、食道、気管、胸腺、リンパ節、種々の神経などが存在します。その縦隔内の腫瘍や嚢胞性病変を総称して縦隔腫瘍と呼びます。
- ※ただし大血管・心臓・食道・気管から発生する腫瘍は除きます。
具体的には、腫瘍性病変:胸腺腫、胸腺癌、胚細胞腫瘍(奇形腫、卵黄嚢腫瘍、絨毛癌)、神経原性腫瘍などや、嚢胞性病変:胸腺嚢胞、気管支嚢胞、心膜嚢胞などがあります。その中で、最も多い縦隔腫瘍は「胸腺腫」です。
日本胸部外科学会(2017年)の学術調査によると縦隔腫瘍に対する手術数5197例のうち、胸腺腫が1939例(37.3%)を占めています。
当院でも、2018年:7例/20例(35.0%)、2019年:5例/11例(45.4%)、2020年:2例/6例(33.3%)と縦隔腫瘍手術の30〜40%を胸腺腫が占めています。
胸腺腫は胸腺の上皮細胞から発生する腫瘍です。悪性の腫瘍として扱われていますが、進行スピードはゆっくりしています。症状を起こすことは少なく、健康診断や病院でたまたま胸部レントゲン検査・CT検査を受けて異常を指摘されることが多いです。しかし、腫瘍が大きくなり進行してくると、咳・胸痛・呼吸困難などの症状が出てきます。胸腺腫の中には重症筋無力症を合併(合併率16〜24%)していることもあり、その場合はまぶたが垂れて下がる(眼瞼下垂)、ものが二重に見える(複視)、腕や脚の力が弱くなる(四肢の脱力)等の症状が出ることがあります。この症状は一定ではなく、休憩により回復することが特徴です。重症筋無力症を合併している場合は神経内科と協力して治療を行います。
縦隔疾患の手術に関しては状況に応じて胸骨正中切開、あるいは胸腔鏡手術を選択します。入院期間は通常1週間程度です。
胸骨正中切開

胸腔鏡手術
当院における縦隔腫瘍の治療経験
一般的に、胸骨正中切開は体の中心に傷跡が残り、胸骨という骨も切開しなければいけないことから、合併症・整容性の面から言えば胸腔鏡手術に劣ります。
当院では、胸腺腫に対する胸腔鏡手術を積極的に行っており、特に重症筋無力症合併例に対する拡大胸腺摘出術も、両側からアプローチすることで胸骨正中切開を避けることができています。一方、胸骨正中切開が必要な、巨大な縦隔腫瘍の手術経験も蓄積しており、心臓血管外科・麻酔科との合同手術により高難度な手術に関しても対応が可能です。必要な症例に応じて、胸骨正中切開などの侵襲的な切開を行い、なるだけ患者さんに負担にならない形で手術を行っています。
下の2症例は当科で摘出術が成功した巨大縦隔腫瘍の胸部CT画像です。生命にかかわる重要血管が巻き込まれている腫瘍や、左右に大きくまたがって存在している腫瘍に関しては、術前から何度も話し合いを重ねて適切な治療方針を患者さんに選択いただき、手術に望んています。
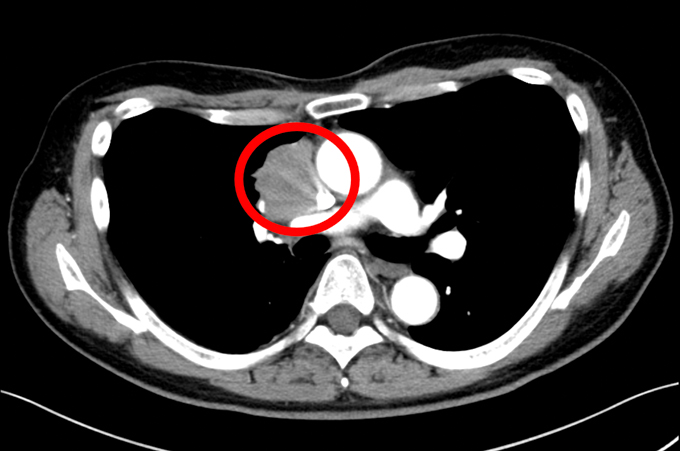
症例1;腫瘍(赤い丸で示した箇所)が肺動脈や大静脈、大動脈と近くに接している症例(60歳男性)
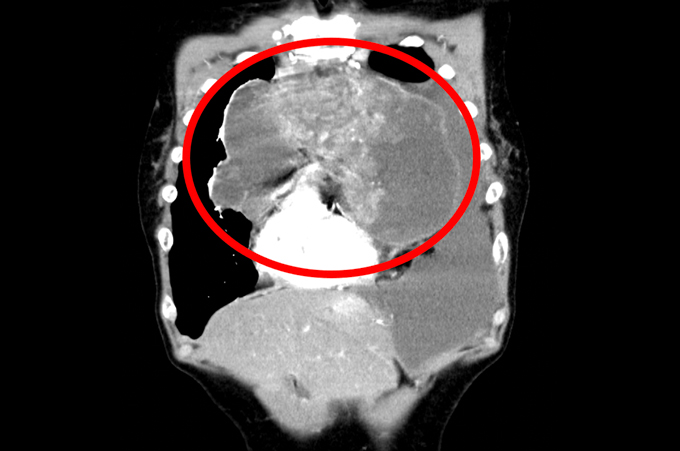
症例2;腫瘍(赤い丸で示した箇所)が左右の胸郭内に広がっている症例(65歳女性)
5)感染症手術
急性膿胸・慢性膿胸・非結核性抗酸菌症などの感染症手術を年間25例程度行っています。近隣病院からの御相談例も積極的に転院していただいた上で治療しています。
6)気道内インターベンション
気管腫瘍、気管狭窄などに対して、気管腫瘍レーザー焼灼術、ステント留置(Dumon stent, metallic stentなど)、難治性気胸に対する気管支充填術(EWS留置)などを行ってきましたが、今年度硬性気管支鏡の導入が決まりました。
今までは軟性気管支鏡を使用し長時間かかった気道病変の処置を行ってきましたが、より短時間で安全な治療が硬性気管支鏡可能になると期待しています。
当科の手術方針について
いかなる胸腔内手術を行う際にも皮膚に傷をつけて肋骨の間から、あるいは胸の中心を縦に切開して、胸腔内(いわゆる肺を入れている入れ物)に到達しなければ手術はできません。昔は30-40cmの大きな傷口になってしまい、手術の後痛みが強い、苦痛を伴う手術をされている時代もありましたが、昨今はできるだけ小さな傷で、侵襲の少ない手術が主流になっています。
当科では終始モニター画像を見て行う完全鏡視下手術と、創部を7cm程度に抑えて胸腔鏡補助下でモニター画像と直視の両者を併用したハイブリッド手術を用いた2通りの手術法が主流です。症例によっては2か所のポートでの手術を行っています。今後は単孔式胸腔鏡手術(4cm創のみ)やロボット支援胸腔鏡下手術の導入も検討中です。
術式の選択は、主に手術の難易度や危険度に応じて柔軟に決定しています。後述の手術の工夫:術後の痛みに配慮した鎮痛法を併用しながら行うため、痛みのコントロールが非常にうまくできるようになりました。
❶ 姫路式胸腔鏡下手術
当科の松岡が2019年4月に姫路医療センターから当院へ異動となり、新たに姫路式VATSを導入しています。姫路式VATS(Video-Associated-Thoracic-Surgery)とは、姫路医療センターの宮本医師を中心に開発された3つの穴(手術の際につくる創)から行う手術(お腹でいう腹腔鏡手術)のことで、主に扱う病気は肺がんです。右肺は3つ(3葉)、左肺は2つ(2葉)に分かれており、肺がんの手術では5つのうち1つを切除する手術(肺葉切除術)が標準術式です。姫路医療センターは日本でも屈指の胸腔鏡手術を行っている施設で、手術数も西日本ではここ数年連続第一位です。松岡は7年間勤務し、執刀530例、1000例を超える手術に携わってきました。2019年4月から2020年12月に当院で行った姫路式VATSの手術数は110例で、そのうち104例(94.5%)は大きく胸を開けずに行っています。肺がん治療は手術後も大切で5年間の外来通院が必要となります。姫路医療センター勤務中は遠方から来院される患者様を多数見てきました。わざわざ姫路まで足を運ばなくても当院でも可能です!姫路式VATSで近隣の皆様の肺がん治療に貢献できれば幸いです。

姫路式VATS~右上葉肺がん術後9か月後の傷跡です:ほとんど目立ちません
❷ 単孔式胸腔鏡手術〜より低侵襲な胸腔鏡手術〜
単孔式胸腔鏡手術(UVATS)と適応疾患
胸腔鏡(カメラ)を使用した低侵襲な手術として2019年度より4cm以下のキズ1ヶ所で手術する単孔式胸腔鏡手術(Uniportal Video-Assisted Thoracic Surgery)を開始しています。適応疾患とキズの大きさは、気胸で約2cm、縦郭腫瘍で約3cm(大きな腫瘍には摘出するためにキズが大きくなります)、膿胸で約4cm、部分切除・区域切除・肺葉切除を行う(原発性・転移性)肺癌で約3.5cm(大きな腫瘍には摘出するためにキズが大きくなります)です。
単孔式胸腔鏡手術のトレーニング
多孔式胸腔鏡下手術やロボット支援下手術に比べ、一度に使用できる器具数が少なく、使用する器具も長く弯曲し特殊なため術者にとっては技術的に難しく、慣れが必要です。創が1ヶ所のため術者の器具と胸腔鏡(カメラ)の干渉が起こりやすく助手にとっても術者同様に難しく、慣れが必要です。日本で導入している病院は徐々に増えていますが、まだ多くはありません。我々は肺臓器モデルや動物の肺を用いて手術トレーニングを行い、また3D-CT画像を活用したシミュレーションを行うことで技術的難点を知り、段階を踏んだトレーニングを行い、安全で確実な手術を提供していきます。
単孔式胸腔鏡手術の実績
2019年~2024年3月までに109件の単孔式胸腔鏡下手術を一人の術者で行ってきました。単孔式胸腔鏡下手術の件数は近年増加傾向です。単孔式胸腔鏡下手術は新しい術式であるため、全国の施設と情報共有し切磋琢磨するため学会発表も積極的に行っています。
創の比較
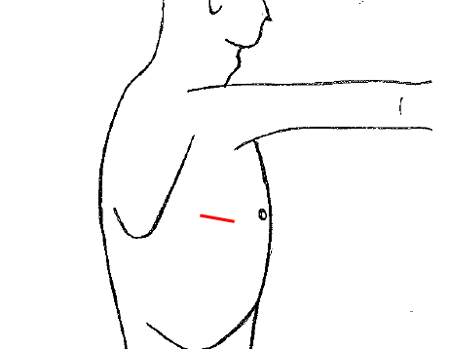
単孔式胸腔鏡手術
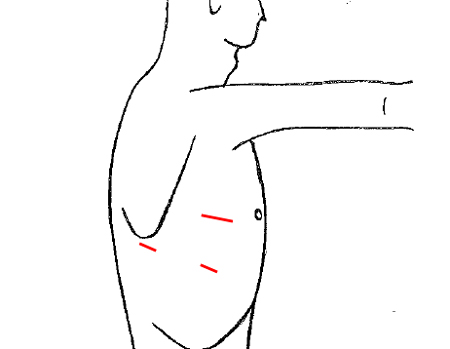
多孔式胸腔鏡手術
❸ RATS “ラッツ”(ロボット支援下胸腔鏡手術)はじめました!
当科では2021年12月から”ダ・ヴィンチ”を用いたロボット支援下胸腔鏡手術~RATS “ラッツ”(Robot-Associated-Thoracic-Surgery)を開始しています。
ロボット手術といっても、ロボットが勝手に手術するようなことはなく、我々外科医がロボットを操作する”コンソール”に入って患者さんに装着されたロボット(アーム)を操って手術します。手技的には”ロボットを使った胸腔鏡手術”ということになります。また、”ロボット手術”というと遠隔操作のイメージがありますが、実際には我々とロボットは同じ部屋(手術室)にいますので何かあった時にはすぐに対応可能です。
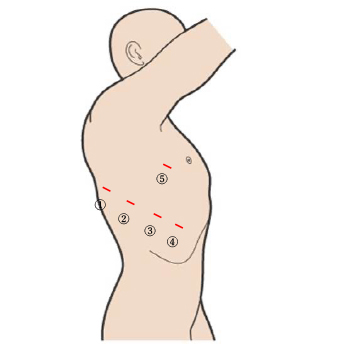
手術のアプローチは5ポートですが、最新型ロボットのアームは細く(8mm&12mm)、創を可能な限り同じ肋間に揃えるため開胸術に比べて低侵襲であると言えます。また、ドレーン部以外の創はこれまでと同様に抜糸がいらない埋没縫合をしています。
2024年3月までで22例(Si-10例、Xi-12例)施行しています。22例の平均手術時間は196分(*平均コンソール106分)、平均術後在院日数は5.5日(*平均ドレナージ期間2.3日)、出血量は”少量~200g”となっています。
※出血コンバート症例はありませんが、術後の合併症として「術後肺瘻」・「後出血を認め血種除去を行った症例」・「術後間質性肺炎の増悪を認めた症例」が各1例ずつあります。最近では、外来でRATSを希望される患者さんもおられるため、できる限り希望に沿うようにしています。2024年6月には2台目のXiが導入される予定ですので、手術枠の問題も解消されそうです。
コンソール
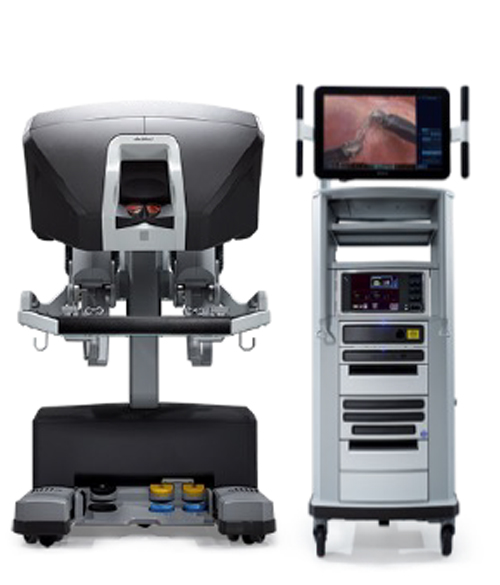
da Vinci Xi®
❹ ICG(インドシアニングリーン)を用いた肺区域切除の試み
早期肺癌に対しての肺区域切除手術(肺葉切除に比べ、より小さい範囲の肺を切除するため、肺機能が温存できる)は増加傾向です。ICGという特殊な医療用色素を用いることで肺区域手術の際、切離すべき適切な位置を決めるのに役立ち、従来の方法(含気法)よりも正確な方法であるとされています。当科ではICGによる区域切除術を試験的に導入しております。

特殊な色素を用いて切離すべき肺との境界を確認しています
(緑色に発光していない肺が切除する肺)
境界が鮮明に見えており手術操作に大きく貢献しています
手術の工夫:術後の痛みに配慮した鎮痛法
術後の痛みをコントロールするため従来の硬膜外麻酔に代わり、可能な限り持続肋間神経ブロック、持続胸部傍脊椎神経ブロックを行っています。麻酔を効かせる目標の神経や血管を直接見ながらチューブを胸膜直下に留置するため安全・確実な手技です。副作用が少なく、全身麻酔中に行うため患者さんの苦痛が軽減します。チューブは側胸部の皮膚から手術中に胸膜直下に入れますので、患者さんが仰臥位になったときの背中への不快感もありません。

黄色のチューブが胸膜直下に誘導され(白矢印)先端から
麻酔薬が注入され胸膜が膨隆している(黄矢印)様子



